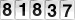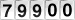Glória Lopes, in JN
A Equipa de Apoio Psicossocial (EAPS) do Departamento de Cuidados Paliativos da Unidade Local de Saúde do Nordeste teve, no ano passado, um aumento de 49% no número de pedidos de acompanhamento de doentes no distrito de Bragança.
Segundo dados divulgados esta terça-feira pela ULS, registaram-se 5373 acompanhamentos a doentes, familiares e casos de luto na região, quando em 2020 tinham sido 3609 intervenções.
A equipa, constituída por duas psicólogas, uma assistente social e uma educadora, deu assistência a 661 novos doentes, nomeadamente em cuidados paliativos e covid-19, em 2021, e a 363 em 2020. No ano passado foram também acompanhados 1575 novos familiares, sendo que em 2020 foram 802. Os novos casos de luto foram 180 em 2021, tendo sido 50 em 2020.
A missão da equipa passa por prestar apoio psicossocial e espiritual a doentes com doença avançada e progressiva, bem como às respetivas famílias, pretendendo ainda alargar a sua ação com um programa de apoio ao voluntariado.
A EAPS da ULS Nordeste iniciou a sua atividade em dezembro de 2018.
Mostrar mensagens com a etiqueta Cuidados paliativos. Mostrar todas as mensagens
Mostrar mensagens com a etiqueta Cuidados paliativos. Mostrar todas as mensagens
16.3.22
30.11.21
De olho nos maiores de 65 anos. Velhice em Portugal vai ser passada a pente fino mas já há dados preocupantes
Sónia Calheiros, in Visão
O recém-criado Observatório Nacional do Envelhecimento vai recolher, analisar e disponibilizar toda a informação existente sobre os maiores de 65 anos em Portugal, para promover o conhecimento científico nesta área. O envelhecimento deverá atingir um em cada cinco indivíduos no mundo em 2030 e um em cada quatro em 2050
A tendência de um País cada vez mais envelhecido não inverte. Portugal é o quinto país com maior índice de envelhecimento na Europa. O número de pessoas com mais de 65 anos face ao número de jovens tem tido, todos os anos, um crescimento exponencial de 140 por cento. Segundo dados das Nações Unidas, em 2019, Portugal tinha o quarto maior rácio de dependência associada à população envelhecida. Um rácio de 38% que irá aumentar para 71% em 2050.
Vale a pena olhar para trás e lembrar que, há 60 anos, a população acima dos 65 anos representava 3%, atualmente representa 22% e daqui a três décadas estará próximo de metade da população.
Este panorama nacional é traçado por Nuno Marques, cardiologista e presidente do Algarve Biomedical Center (ABC) criado, há cinco anos, com o Centro Hospitalar Universitário do Algarve e a Universidade do Algarve – um dos oito centros académicos clínicos existentes no País. A criação do Observatório Nacional do Envelhecimento pelo ABC visa passar da investigação para uma componente formativa, aproveitando a região do Algarve, reconhecida como um centro de referência europeu em termos do envelhecimento ativo, através do Algarve Active Ageing que agrega várias entidades da região em torno de medidas para o envelhecimento ativo.
O recém-criado Observatório Nacional do Envelhecimento vai reunir informação dispersa até hoje – recolhida pelo Instituto Nacional de Estatística, a Pordata, câmaras municipais, instituições de saúde, segurança social e índices económicos – seguida de uma análise mais fina. “Esta questão do envelhecimento – tantas vezes abordada só como uma questão de saúde – é muito mais do que isso. Tem um componente social importantíssimo, das condições do trabalho e da passagem à reforma fundamental, modelos de economia que se estão a desenvolver em torno das condições, como das prestações de serviços, habitabilidade, transportes”, analisa Nuno Marques. “Se queremos dar às pessoas condições para que tenham, acima de tudo, uma excelente qualidade de vida quando envelhecem temos de ter estes dados todos reunidos e analisados de forma conjunta. Daqui sairão propostas de medidas e serão avaliadas as políticas públicas e privadas na área do envelhecimento”, acrescenta.
Este ano, o Governo através do Ministério do Trabalho, Solidariedade e Segurança Social, durante a presidência portuguesa do Conselho da União Europeia, aprovou o Livro Verde sobre o envelhecimento, que contém uma série de medidas e metas a serem cumpridas pelos vários países e define de forma clara uma estratégia para o envelhecimento. “Mas falta-nos um plano de ação e de medidas concretas”, lamenta Nuno Marques. Entretanto, foi criada em Portugal a RePEnSA – Rede Portuguesa de Envelhecimento Saudável e Ativo.
Quanto mais cedo se atuar na prevenção melhor. “Em Portugal, o número de anos de qualidade de vida após os 65 anos está uma década atrasado face aos países nórdicos, por exemplo, com a Suécia à cabeça dos países a viverem mais e melhor. Já conseguimos percorrer muito do caminho da longevidade, do aumento do número de anos de vida, mas não da qualidade de vida”, explica o presidente do ABC.
Portugal apresenta, nos últimos anos, um crescimento de 1,6 anos de esperança média de vida saudável após os 65 anos. Contudo, os valores nacionais são de apenas 6,6 anos para os homens (ou seja, em média, os homens têm uma vida saudável até aos 71,6 anos) e 5,4 anos para as mulheres (ou seja, em média, as mulheres têm uma vida saudável até aos 70,4 anos), o que é estatisticamente inferior à média europeia de 8,4 e 8,2 anos, respetivamente. Salienta-se ainda que estamos muito distantes de países como a Dinamarca onde a esperança de vida saudável após os 65 anos é de 13 anos nos homens e 14 anos nas mulheres.
A pensar no futuro e de como se pode repensar o modo de cuidar e prevenir o envelhecimento, Nuno Marques fala de um foco na mudança de hábitos, que irão ter resultados a médio prazo, nunca antes de dez anos. É preciso “modificar a forma dos cuidados que estão a ser prestados à população, principalmente, os dirigidos às pessoas que ainda têm capacidade para estar em casa, mas necessitam de alguns cuidados para manterem a sua autonomia, prevenindo a degradação”. Em breve, será disponibilizada uma rede de serviços de apoio domiciliário multidisciplinares, desde fisioterapia, psicólogos, nutricionistas, entre outras valências. Outro passo que Nuno Marques considera importante é rever o modelo dos estabelecimentos residenciais para idosos, “porque muitas das pessoas que estão nestas instituições, dependentes por situações de doenças, na realidade precisam de cuidados continuados adequados e de cuidados paliativos em final de vida”.
Para saber mais
GNR sinalizou em outubro mais de 44 mil idosos a viverem sozinhos ou isolados
Governo lança aviso de 220 ME para “alargar respostas” ao envelhecimento
Ministra da Coesão realça valor internacional do Instituto do Envelhecimento
PR defende “colaboração permanente” entre Estado e setor social para enfrentar “desafios” do envelhecimento
O recém-criado Observatório Nacional do Envelhecimento vai recolher, analisar e disponibilizar toda a informação existente sobre os maiores de 65 anos em Portugal, para promover o conhecimento científico nesta área. O envelhecimento deverá atingir um em cada cinco indivíduos no mundo em 2030 e um em cada quatro em 2050
A tendência de um País cada vez mais envelhecido não inverte. Portugal é o quinto país com maior índice de envelhecimento na Europa. O número de pessoas com mais de 65 anos face ao número de jovens tem tido, todos os anos, um crescimento exponencial de 140 por cento. Segundo dados das Nações Unidas, em 2019, Portugal tinha o quarto maior rácio de dependência associada à população envelhecida. Um rácio de 38% que irá aumentar para 71% em 2050.
Vale a pena olhar para trás e lembrar que, há 60 anos, a população acima dos 65 anos representava 3%, atualmente representa 22% e daqui a três décadas estará próximo de metade da população.
Este panorama nacional é traçado por Nuno Marques, cardiologista e presidente do Algarve Biomedical Center (ABC) criado, há cinco anos, com o Centro Hospitalar Universitário do Algarve e a Universidade do Algarve – um dos oito centros académicos clínicos existentes no País. A criação do Observatório Nacional do Envelhecimento pelo ABC visa passar da investigação para uma componente formativa, aproveitando a região do Algarve, reconhecida como um centro de referência europeu em termos do envelhecimento ativo, através do Algarve Active Ageing que agrega várias entidades da região em torno de medidas para o envelhecimento ativo.
O recém-criado Observatório Nacional do Envelhecimento vai reunir informação dispersa até hoje – recolhida pelo Instituto Nacional de Estatística, a Pordata, câmaras municipais, instituições de saúde, segurança social e índices económicos – seguida de uma análise mais fina. “Esta questão do envelhecimento – tantas vezes abordada só como uma questão de saúde – é muito mais do que isso. Tem um componente social importantíssimo, das condições do trabalho e da passagem à reforma fundamental, modelos de economia que se estão a desenvolver em torno das condições, como das prestações de serviços, habitabilidade, transportes”, analisa Nuno Marques. “Se queremos dar às pessoas condições para que tenham, acima de tudo, uma excelente qualidade de vida quando envelhecem temos de ter estes dados todos reunidos e analisados de forma conjunta. Daqui sairão propostas de medidas e serão avaliadas as políticas públicas e privadas na área do envelhecimento”, acrescenta.
Este ano, o Governo através do Ministério do Trabalho, Solidariedade e Segurança Social, durante a presidência portuguesa do Conselho da União Europeia, aprovou o Livro Verde sobre o envelhecimento, que contém uma série de medidas e metas a serem cumpridas pelos vários países e define de forma clara uma estratégia para o envelhecimento. “Mas falta-nos um plano de ação e de medidas concretas”, lamenta Nuno Marques. Entretanto, foi criada em Portugal a RePEnSA – Rede Portuguesa de Envelhecimento Saudável e Ativo.
Quanto mais cedo se atuar na prevenção melhor. “Em Portugal, o número de anos de qualidade de vida após os 65 anos está uma década atrasado face aos países nórdicos, por exemplo, com a Suécia à cabeça dos países a viverem mais e melhor. Já conseguimos percorrer muito do caminho da longevidade, do aumento do número de anos de vida, mas não da qualidade de vida”, explica o presidente do ABC.
Portugal apresenta, nos últimos anos, um crescimento de 1,6 anos de esperança média de vida saudável após os 65 anos. Contudo, os valores nacionais são de apenas 6,6 anos para os homens (ou seja, em média, os homens têm uma vida saudável até aos 71,6 anos) e 5,4 anos para as mulheres (ou seja, em média, as mulheres têm uma vida saudável até aos 70,4 anos), o que é estatisticamente inferior à média europeia de 8,4 e 8,2 anos, respetivamente. Salienta-se ainda que estamos muito distantes de países como a Dinamarca onde a esperança de vida saudável após os 65 anos é de 13 anos nos homens e 14 anos nas mulheres.
A pensar no futuro e de como se pode repensar o modo de cuidar e prevenir o envelhecimento, Nuno Marques fala de um foco na mudança de hábitos, que irão ter resultados a médio prazo, nunca antes de dez anos. É preciso “modificar a forma dos cuidados que estão a ser prestados à população, principalmente, os dirigidos às pessoas que ainda têm capacidade para estar em casa, mas necessitam de alguns cuidados para manterem a sua autonomia, prevenindo a degradação”. Em breve, será disponibilizada uma rede de serviços de apoio domiciliário multidisciplinares, desde fisioterapia, psicólogos, nutricionistas, entre outras valências. Outro passo que Nuno Marques considera importante é rever o modelo dos estabelecimentos residenciais para idosos, “porque muitas das pessoas que estão nestas instituições, dependentes por situações de doenças, na realidade precisam de cuidados continuados adequados e de cuidados paliativos em final de vida”.
Para saber mais
GNR sinalizou em outubro mais de 44 mil idosos a viverem sozinhos ou isolados
Governo lança aviso de 220 ME para “alargar respostas” ao envelhecimento
Ministra da Coesão realça valor internacional do Instituto do Envelhecimento
PR defende “colaboração permanente” entre Estado e setor social para enfrentar “desafios” do envelhecimento
3.2.21
“Há uma grande falta de estratégia” para os cuidados paliativos
Eunice Lourenço, RR
A pandemia trouxe maior consciência das necessidades, diz a presidente da Associação Portuguesa de Cuidados Paliativos. Mas a consequência foi o encerramento de serviços e o desmembramento de equipas porque, acusa Catarina Pazes em entrevista à Renascença, não há estratégia.
Catarina Pazes, presidente da Associação Portuguesa de Cuidados Paliativos, trabalha com doentes em fim de vida há vários anos. É enfermeira especializada em cuidados paliativos e trabalha numa equipa que presta assistência em dez concelhos do distrito de Beja. Com toda a sua experiência, lamenta a falta de estratégia para esta área e para a reposta destes profissionais à pandemia.
A comissão nacional para os cuidados paliativos terminou funções no ano passado e não foi substituída, não há um plano estratégico e sem estratégia, não há leis, decretos ou recomendações que funcionem, diz Catarina Pazes, em entrevista à Renascença no dia em que o Parlamento debate cinco projetos de resolução para o reforço dos cuidados paliativos.
Esta quarta-feira vão ser discutidos no Parlamento cinco projetos de resolução para reforço dos cuidados paliativos. que reforço é que de facto é preciso nos cuidados paliativos?
Este é um assunto que diz respeito a todos e precisamos todos de estar muito mais despertos e muito mais conscientes para as necessidades. O que é necessário e urgente no reforço dos cudados paliativos é que aquilo que já existe - e aquilo que já existe de legislação - tenha realmente consequências concretas na vida das pessoas que vivem a sua doença e também nas famílias que as acompanham e que sofrem com a sua situação.
Todo o reforço e toda a preocupação em torno dos cuidados paliativos é bem-vindo, é necessário e é ótimo que o Parlamento pare para pensar como é que o Serviço Nacional de Saúde e o Sistema Nacional de Saúde podem melhorar os cuidados. Isso é necessário. Mas estas recomendações e tudo o que possa sair do Parlamento só será bastante importante se, de facto, se concretizar.
Termos cuidados paliativos de qualidade e acessíveis não é algo que se faça apenas com um decreto ou com nomeação de equipas, precisamos de profissionais competentes na área de cuidados paliativos, altamente especializados, a trabalhar no terreno e precisamos que esses profissionais tenham condições para desempenhar as suas funções de forma a que possam chegar às pessoa que precisam desses cuidados. Mas, para além disso, os cuidados de saúde adequados às pessoas que estão em situação paliativa não dependem só de termos cuidados paliativos reforçados, dependem de uma estratégia toda ela pensada que inclui a formação de todos nós, enquanto profissionais de saúde, porque não há nenhum serviço dos cuidados de saúde que não tenha doentes a precisar de uma abordagem paliativa. Para que esses doentes tenham aquilo que precisam, é necessário que todos tenhamos acesso a formação e conhecimentos que nos permitam cuidar melhor destas pessoas.
Até que ponto é preciso mais sensibilização de todos os profissionais de saúde e não só das equipas especificas de cuidados paliativos?
Essa é mesmo uma questão-chave de tudo isto. Tanto os profissionais de saúde no seu todo como a sociedade em geral precisam de saber mais para exigir melhor. Precisamos que todos os profissionais tenham conhecimento e competência para tratar e para identificar situações complexas, para pedir ajuda dos profissionais especialistas para que isto seja, efetivamente, um serviço e um cuidado acessível a todos os que precisam. Se não tivermos essa sensibilização de todos os profissionais, ter equipas não chega. Precisamos de equipas especializadas, equipas que atendam aqueles doentes numa situação mais complexa, que façam o atendimento e assessoria de outras equipas. No entanto, se essas equipas não tiverem essa sensibilização o trabalho cai por terra e, portanto, temos doentes muitas vezes tratados de uma forma desadequada.
Os doentes têm todos acesso a cuidados de saúde, a questão é que cuidados é que estamos a garantir. Não quer dizer que precisamos de gastar mais dinheiro com estes doentes. Os cuidados de saúde desadequados aos doentes também são caros. Os cuidados de saúde muitas vezes são desproporcionados. E o que é isto de cuidados desproporcionados? Já temos legislação que fala disto, temos uma lei de bases de cuidados paliativos e uma lei de cuidados ao doente em fim de vida que têm claro o conceito de obstinação diagnóstica e terapêutica e que também definem má prática clínica, inclusive punível. Portanto, se é má prática clinica não deve ser recorrente e normalizado no dia-a-dia, mas o que é certo é que temos muitas vezes doentes com acesso a cuidados de saúde desporporciomados que trazem um acréscimo de sofrimento porque se centram, exclusivamente, na luta contra a morte numa situação em que essa luta, infelizmente, é inglória, sem trazer beneficio nenhum par ao doente e para a família. É a isso que se chama cuidados desproporcionados. Não estamos só a falar de investimento em termos financeiros, estamos a falar num investimento sério em termos de estratégica.
Isto diz respeito a todos nós. Um doente com necessidades paliativas posso ser eu, o meu pai, a minha mãe, o meu tio, o meu irmão, o meu filho ... a qualquer momento podemos ter uma situação em que precisamos de cuidados paliativos.
Associa-se muito os cuidados paliativos a situações sem esperança. Mas não é só para essas situações que existem cuidados paliativos, pois não?
Não. Os cuidados paliativos são centrados nas necessidades dos doentes, nas necessidades do ponto de vista de alívio de sofrimento, sendo que esse sofrimento pode ser físico, mas nunca é só físico, pode ser físico, psicológicos, emocional, um sofrimento global que decorre de uma situação de doença que pode ser grave e/ou incurável. Ou seja, não quer dizer que o doente não se cure ou que esteja no fim da vida; quer dizer que o doente tem necessidade de uma abordagem centrada na sua qualidade de vida e no seu conforto e os especialistas para isso são os especialistas em cuidados paliativos.
Todos nós, enquanto sistema, temos de estar preparados para os poder ajudar em cada momento. Não estamos a falar só de pessoas mais velhas ou só de pessoas adultas, estamos a falar de crianças. Infelizmente, os cuidados paliativos pediátricos em Portugal precisam de uma estratégia urgente. Claro que o número de doentes pediátricos a precisar de cuidados paliativos, obviamente, é menor do que o número de adultos, mas são crianças que precisam de cuidados altamente especializados, que precisam de planeamento, de antecipação de decisões éticas, que permitam que a criança ou o jovem tenha um acompanhamento adequado, sem obstinação terapêutica, mas com uma abordagem muto especifica e isso não está a garantido.
Mais uma vez, estamos a falar de custos que não estão a ser direcionados para o melhor e para aquilo que a ciência nos aponta como adequado para o doente. Precisamos muito que a ciência nos venha ajudar a tomar decisões e, seguramente, com mais cuidados paliativos no Serviço Nacional de Saúde vamos fazer muito melhor pelas pessoas. É uma urgência nacional e a pandemia só veio clarificar melhor o quanto isto é urgente.
Que feitos está a pandemia a ter nos cuidados paliativos?
A pandemia, penso, trouxe-nos maior consciência das necessidades, infelizmente não há consequência nas medidas. Ou seja, quando esperávamos que estes serviços e estes especialistas estivessem disponíveis para assessorar e pensar numa estratégia de planeamento de cuidados que são necessários quando temos tantas pessoas já com situação de fragilidade prévia, que podem ser infetadas com Covid e que precisam de um planeamento atempados, quando temos profissionais a lidar com morte todos os dias e com situações de fim de vida para as quais não estão preparados para lidar todos os dias, quando temos isto tudo esperaríamos que os cuidados paliativos fossem chamados a planear e a estar na linha da frente da estratégia de resposta à pandemia e o que aconteceu foi, precisamente, o contrário; não só não fomos chamados para participar neste planeamento, como até houve colegas mobilizados para outras equipas, houve serviços de cuidados paliativos que fecharam, houve um desmembramento do pouco que existia em alguns pontos do país, o que é absolutamente incompreensível e lamentável.
Como é que isso se explica?
Explica-se porque há falta de estratégia. Há uma grande falta de estratégia. A Associação Portuguesa de Cuidados Paliativos é uma associação de profissionais que se preocupa com a causa e está disponível para pensar sobre isto, mas efetivamente no Governo, no Ministério da Saúde tem de haver alguém que tome conta e que olhe para este problema. O nosso Ministério da Saúde deixou de ter, no final do ano passado, a Comissão Nacional de Cuidados Paliativos. Cessou funções e continuamos até hoje sem uma comissão nomeada, o que é também completamente incompreensível e algo irresponsável, porque se não temos ninguém que possa pensar sobre este tema de uma forma séria e estratégica. Podemos ter todos os decretos que quisermos, mas não vão ter consequência nenhuma.
A Comissão cessou funções, mas não foi substituída, nem prolongou funções?
Exato. Continuamos à espera dessa nomeação e a Associação está ansiosa para que isso aconteça porque termos, a nível do Governo, uma estrutura dedicada aos cuidados paliativos faz com que haja um pensamento sobre isto e uma estratégia onde todos, como profissionais, podemos colaborar. Apesar de sermos poucos e de termos poucos recursos, obviamente podemos fazer melhor se tivermos uma estratégia que não temos.
Pelo que tem dito, posso concluir que o que precisam não é tanto de meios materiais, mas de sensibilização e de profissionais qualificados?
Sim, precisamos de profissionais altamente qualificados, reconhecidos. Cuidados paliativos é uma área altamente especializada e tem de ser entendida assim. Não é uma coisa menor, nem para pessoas com menos importância, nem são cuidados com menos importância. Não podemos só nomear equipas e dizer que existem, as equipas têm de ter condições para existir porque senão não garantimos qualidade e ainda é pior, porque criamos uma expetativa que depois é defraudada. Precisamos de profissionais competentes para trabalhar na área e de lhes dar condições para fazerem aquilo que sabem fazer.
E que condições são essas?
São horas dedicadas para cuidados paliativos, é não trabalhar em três sítios ao mesmo tempo, é terem como área principal esta área e participar ativamente no planeamento dos cuidados em cada sítio onde estão, quer a nível de assessoria a outros profissionais, quer na prestação direta de cuidados às pessoas que precisam destas equipas.
Na semana passada, o Parlamento aprovou a lei que legaliza a eutanásia. Que efeitos é que esta aprovação pode vir a ter nos cuidados paliativos? Por vezes, eutanásia e cuidados paliativos são colocados quase como alternativas....
É preciso que todos juntos expliquemos sempre que o pior que podemos fazer e o pior serviço que podemos prestar ao país é pormos os cuidados paliativos como uma opção. Os cuidados paliativos não são uma opção que a pessoa decide se quer ou não, são uma área especializada de cuidados de que podemos precisar em cada momento da vida. Como precisamos da obstetrícia quando há gravidez, como precisamos da ginecologia .... por aí fora. Não é uma opção, não é uma coisa que a pessoa decide se quer ou não. A questão da eutanásia é uma questão para ser abordada e refletida e pensada como uma questão única. Não devemos nunca colocar uma dicotomia porque isso é errado, é perigoso e a discussão sobre a eutanásia tem feito muito mal a esta reflexão. Temos de tirar de uma vez por todas os cuidados paliativos da equação da decisão sobre a eutanásia e do pensamento sobre a eutanásia.
Relativamente às consequências - e isto é a preocupação de alguém que trabalha com doentes em fim de vida há muitos anos, não estamos a falar de uma coisa que não sei o que é - o que me preocupa em relação à eutanásia é que cuidados, que compromisso assumimos enquanto país com as pessoas que estão em fim de vida e com as familiais dessas pessoas, que condições damos a estas pessoas, em termos sociais e de cuidados de saúde e de apoio ao cuidador, para viverem dignamente e com o alivio sintomático que merecem. Infelizmente, temos muitas, muitas fragilidades a estes níveis. A intenção dos que defendem a eutanásia é, aparentemente, boa: é a dignidade e o acesso a uma decisão sobre a vida quando quer. Mas a questão para quem está realmente preocupado com a vulnerabilidade, com a fragilidade das pessoas, é o que é que estamos a oferecer a essa pessoa. Estamos a dizer "ou sofres muito ou podes, simplesmente, optar pela morte" e isso é um perigo. E, depois, a tal rampa deslizante que não é uma coisa da nossa cabeça, é algo real que podemos comprovar olhando para os países onde a eutanásia está legalizada e que mostram que não temos forma nenhuma de proteger quem é mais vulnerável.
E até que ponto vem ou não fragilizar a relação de confiança entre doente e profissional de saúde que é sempre necessária e ainda pode ser mais nos cuidados paliativos?
Gostava de esclarecer uma coisa: doentes acompanhadas em cuidados paliativos não são o “público alvo” desta lei, porque são pessoas que estão mais protegidas, porque têm acesso a cuidados dedicados à sua pessoa do ponto de vista holístico. O que nos preocupa são todas as pessoas que não têm acesso a isso e até que ponto é que a pessoa que está frágil, porque está doente, porque está a perder capacidades, até que ponto é que esta pessoa não vê afetada a sua resposta de saúde havendo esta possibilidade da eutanásia. Até que ponto esta pessoa não é levada para essa solução.
Quanto à relação de confiança, acho impossível não afetar porque é impossível não pensar se isto não está a passar pela cabeça dos envolvidos ali. A abordagem das questões de fim de vida implica formação e competência.
A maior parte de nós (profissionais de saúde) não teve formação sobre cuidados paliativos na sua formação base, para pensar sobre isto é preciso estudar o assunto, não é por sermos profissionais de saúde que sabemos alguma coisa sobre cuidados paliativos, porque não sabemos, e isso é um dos problemas. Preocupa-me que profissionais de saúde que não se dedicam a esta área, que não tenham essas competências, tenham uma atitude de, por um lado, tomarem decisões num lógica de 'não posso parar porque não posso deixar a pessoa morrer' e isso provoca o tal sofrimento desnecessário e, ao mesmo tempo, serem os mesmo profissionais que dizem 'a eutanásia devia ser legalizada porque estas pessoas deviam ter a opção de parar' como se se desresponsabilizassem dessa decisão. É algo que nos merece muita atenção.
Enquanto profissionais temos muita responsabilidade, enquanto políticos que optaram por tomar a decisão no Parlamento a responsabilidade é enorme, é enorme. Estamos a decidir para o país, uma medida para uma sociedade inteira, não estamos a decidir para a vontade de cada um. Termos a eutanásia legalizada no país não vai interferir apenas com a minha autonomia, não vai só mexer "comigo individualmente". Vai mexer com a sociedade toda. É como se pudéssemos escolher não sofrer. É quase desumano pensar isso, porque é impossível passar pela vida sem sofrimento, seja pelas doenças, seja por outros motivos. Termos uma sociedade em que passa a ser possível pedir a morte é quase como se deixássemos de ser responsáveis uns pelos outros. Isso é muito grave e merece-nos muita atenção na forma como fazemos passar a mensagem, que não é fácil. É muito mais fácil falar em autonomia e em liberdade do que falar em responsabilização de uns pelos outros e é muito importante que todos nós que nos preocupamos com isto, que temos conhecimento sobre a área, que percebemos o que falta, tenhamos e assumamos a responsabilidade de passar bem a mensagem para que todos como sociedade possamos estar bem informados para podermos exigir melhor aquilo a que temos direito.
A pandemia trouxe maior consciência das necessidades, diz a presidente da Associação Portuguesa de Cuidados Paliativos. Mas a consequência foi o encerramento de serviços e o desmembramento de equipas porque, acusa Catarina Pazes em entrevista à Renascença, não há estratégia.
Catarina Pazes, presidente da Associação Portuguesa de Cuidados Paliativos, trabalha com doentes em fim de vida há vários anos. É enfermeira especializada em cuidados paliativos e trabalha numa equipa que presta assistência em dez concelhos do distrito de Beja. Com toda a sua experiência, lamenta a falta de estratégia para esta área e para a reposta destes profissionais à pandemia.
A comissão nacional para os cuidados paliativos terminou funções no ano passado e não foi substituída, não há um plano estratégico e sem estratégia, não há leis, decretos ou recomendações que funcionem, diz Catarina Pazes, em entrevista à Renascença no dia em que o Parlamento debate cinco projetos de resolução para o reforço dos cuidados paliativos.
Esta quarta-feira vão ser discutidos no Parlamento cinco projetos de resolução para reforço dos cuidados paliativos. que reforço é que de facto é preciso nos cuidados paliativos?
Este é um assunto que diz respeito a todos e precisamos todos de estar muito mais despertos e muito mais conscientes para as necessidades. O que é necessário e urgente no reforço dos cudados paliativos é que aquilo que já existe - e aquilo que já existe de legislação - tenha realmente consequências concretas na vida das pessoas que vivem a sua doença e também nas famílias que as acompanham e que sofrem com a sua situação.
Todo o reforço e toda a preocupação em torno dos cuidados paliativos é bem-vindo, é necessário e é ótimo que o Parlamento pare para pensar como é que o Serviço Nacional de Saúde e o Sistema Nacional de Saúde podem melhorar os cuidados. Isso é necessário. Mas estas recomendações e tudo o que possa sair do Parlamento só será bastante importante se, de facto, se concretizar.
Termos cuidados paliativos de qualidade e acessíveis não é algo que se faça apenas com um decreto ou com nomeação de equipas, precisamos de profissionais competentes na área de cuidados paliativos, altamente especializados, a trabalhar no terreno e precisamos que esses profissionais tenham condições para desempenhar as suas funções de forma a que possam chegar às pessoa que precisam desses cuidados. Mas, para além disso, os cuidados de saúde adequados às pessoas que estão em situação paliativa não dependem só de termos cuidados paliativos reforçados, dependem de uma estratégia toda ela pensada que inclui a formação de todos nós, enquanto profissionais de saúde, porque não há nenhum serviço dos cuidados de saúde que não tenha doentes a precisar de uma abordagem paliativa. Para que esses doentes tenham aquilo que precisam, é necessário que todos tenhamos acesso a formação e conhecimentos que nos permitam cuidar melhor destas pessoas.
Até que ponto é preciso mais sensibilização de todos os profissionais de saúde e não só das equipas especificas de cuidados paliativos?
Essa é mesmo uma questão-chave de tudo isto. Tanto os profissionais de saúde no seu todo como a sociedade em geral precisam de saber mais para exigir melhor. Precisamos que todos os profissionais tenham conhecimento e competência para tratar e para identificar situações complexas, para pedir ajuda dos profissionais especialistas para que isto seja, efetivamente, um serviço e um cuidado acessível a todos os que precisam. Se não tivermos essa sensibilização de todos os profissionais, ter equipas não chega. Precisamos de equipas especializadas, equipas que atendam aqueles doentes numa situação mais complexa, que façam o atendimento e assessoria de outras equipas. No entanto, se essas equipas não tiverem essa sensibilização o trabalho cai por terra e, portanto, temos doentes muitas vezes tratados de uma forma desadequada.
Os doentes têm todos acesso a cuidados de saúde, a questão é que cuidados é que estamos a garantir. Não quer dizer que precisamos de gastar mais dinheiro com estes doentes. Os cuidados de saúde desadequados aos doentes também são caros. Os cuidados de saúde muitas vezes são desproporcionados. E o que é isto de cuidados desproporcionados? Já temos legislação que fala disto, temos uma lei de bases de cuidados paliativos e uma lei de cuidados ao doente em fim de vida que têm claro o conceito de obstinação diagnóstica e terapêutica e que também definem má prática clínica, inclusive punível. Portanto, se é má prática clinica não deve ser recorrente e normalizado no dia-a-dia, mas o que é certo é que temos muitas vezes doentes com acesso a cuidados de saúde desporporciomados que trazem um acréscimo de sofrimento porque se centram, exclusivamente, na luta contra a morte numa situação em que essa luta, infelizmente, é inglória, sem trazer beneficio nenhum par ao doente e para a família. É a isso que se chama cuidados desproporcionados. Não estamos só a falar de investimento em termos financeiros, estamos a falar num investimento sério em termos de estratégica.
Isto diz respeito a todos nós. Um doente com necessidades paliativas posso ser eu, o meu pai, a minha mãe, o meu tio, o meu irmão, o meu filho ... a qualquer momento podemos ter uma situação em que precisamos de cuidados paliativos.
Associa-se muito os cuidados paliativos a situações sem esperança. Mas não é só para essas situações que existem cuidados paliativos, pois não?
Não. Os cuidados paliativos são centrados nas necessidades dos doentes, nas necessidades do ponto de vista de alívio de sofrimento, sendo que esse sofrimento pode ser físico, mas nunca é só físico, pode ser físico, psicológicos, emocional, um sofrimento global que decorre de uma situação de doença que pode ser grave e/ou incurável. Ou seja, não quer dizer que o doente não se cure ou que esteja no fim da vida; quer dizer que o doente tem necessidade de uma abordagem centrada na sua qualidade de vida e no seu conforto e os especialistas para isso são os especialistas em cuidados paliativos.
Todos nós, enquanto sistema, temos de estar preparados para os poder ajudar em cada momento. Não estamos a falar só de pessoas mais velhas ou só de pessoas adultas, estamos a falar de crianças. Infelizmente, os cuidados paliativos pediátricos em Portugal precisam de uma estratégia urgente. Claro que o número de doentes pediátricos a precisar de cuidados paliativos, obviamente, é menor do que o número de adultos, mas são crianças que precisam de cuidados altamente especializados, que precisam de planeamento, de antecipação de decisões éticas, que permitam que a criança ou o jovem tenha um acompanhamento adequado, sem obstinação terapêutica, mas com uma abordagem muto especifica e isso não está a garantido.
Mais uma vez, estamos a falar de custos que não estão a ser direcionados para o melhor e para aquilo que a ciência nos aponta como adequado para o doente. Precisamos muito que a ciência nos venha ajudar a tomar decisões e, seguramente, com mais cuidados paliativos no Serviço Nacional de Saúde vamos fazer muito melhor pelas pessoas. É uma urgência nacional e a pandemia só veio clarificar melhor o quanto isto é urgente.
Que feitos está a pandemia a ter nos cuidados paliativos?
A pandemia, penso, trouxe-nos maior consciência das necessidades, infelizmente não há consequência nas medidas. Ou seja, quando esperávamos que estes serviços e estes especialistas estivessem disponíveis para assessorar e pensar numa estratégia de planeamento de cuidados que são necessários quando temos tantas pessoas já com situação de fragilidade prévia, que podem ser infetadas com Covid e que precisam de um planeamento atempados, quando temos profissionais a lidar com morte todos os dias e com situações de fim de vida para as quais não estão preparados para lidar todos os dias, quando temos isto tudo esperaríamos que os cuidados paliativos fossem chamados a planear e a estar na linha da frente da estratégia de resposta à pandemia e o que aconteceu foi, precisamente, o contrário; não só não fomos chamados para participar neste planeamento, como até houve colegas mobilizados para outras equipas, houve serviços de cuidados paliativos que fecharam, houve um desmembramento do pouco que existia em alguns pontos do país, o que é absolutamente incompreensível e lamentável.
Como é que isso se explica?
Explica-se porque há falta de estratégia. Há uma grande falta de estratégia. A Associação Portuguesa de Cuidados Paliativos é uma associação de profissionais que se preocupa com a causa e está disponível para pensar sobre isto, mas efetivamente no Governo, no Ministério da Saúde tem de haver alguém que tome conta e que olhe para este problema. O nosso Ministério da Saúde deixou de ter, no final do ano passado, a Comissão Nacional de Cuidados Paliativos. Cessou funções e continuamos até hoje sem uma comissão nomeada, o que é também completamente incompreensível e algo irresponsável, porque se não temos ninguém que possa pensar sobre este tema de uma forma séria e estratégica. Podemos ter todos os decretos que quisermos, mas não vão ter consequência nenhuma.
A Comissão cessou funções, mas não foi substituída, nem prolongou funções?
Exato. Continuamos à espera dessa nomeação e a Associação está ansiosa para que isso aconteça porque termos, a nível do Governo, uma estrutura dedicada aos cuidados paliativos faz com que haja um pensamento sobre isto e uma estratégia onde todos, como profissionais, podemos colaborar. Apesar de sermos poucos e de termos poucos recursos, obviamente podemos fazer melhor se tivermos uma estratégia que não temos.
Pelo que tem dito, posso concluir que o que precisam não é tanto de meios materiais, mas de sensibilização e de profissionais qualificados?
Sim, precisamos de profissionais altamente qualificados, reconhecidos. Cuidados paliativos é uma área altamente especializada e tem de ser entendida assim. Não é uma coisa menor, nem para pessoas com menos importância, nem são cuidados com menos importância. Não podemos só nomear equipas e dizer que existem, as equipas têm de ter condições para existir porque senão não garantimos qualidade e ainda é pior, porque criamos uma expetativa que depois é defraudada. Precisamos de profissionais competentes para trabalhar na área e de lhes dar condições para fazerem aquilo que sabem fazer.
E que condições são essas?
São horas dedicadas para cuidados paliativos, é não trabalhar em três sítios ao mesmo tempo, é terem como área principal esta área e participar ativamente no planeamento dos cuidados em cada sítio onde estão, quer a nível de assessoria a outros profissionais, quer na prestação direta de cuidados às pessoas que precisam destas equipas.
Na semana passada, o Parlamento aprovou a lei que legaliza a eutanásia. Que efeitos é que esta aprovação pode vir a ter nos cuidados paliativos? Por vezes, eutanásia e cuidados paliativos são colocados quase como alternativas....
É preciso que todos juntos expliquemos sempre que o pior que podemos fazer e o pior serviço que podemos prestar ao país é pormos os cuidados paliativos como uma opção. Os cuidados paliativos não são uma opção que a pessoa decide se quer ou não, são uma área especializada de cuidados de que podemos precisar em cada momento da vida. Como precisamos da obstetrícia quando há gravidez, como precisamos da ginecologia .... por aí fora. Não é uma opção, não é uma coisa que a pessoa decide se quer ou não. A questão da eutanásia é uma questão para ser abordada e refletida e pensada como uma questão única. Não devemos nunca colocar uma dicotomia porque isso é errado, é perigoso e a discussão sobre a eutanásia tem feito muito mal a esta reflexão. Temos de tirar de uma vez por todas os cuidados paliativos da equação da decisão sobre a eutanásia e do pensamento sobre a eutanásia.
Relativamente às consequências - e isto é a preocupação de alguém que trabalha com doentes em fim de vida há muitos anos, não estamos a falar de uma coisa que não sei o que é - o que me preocupa em relação à eutanásia é que cuidados, que compromisso assumimos enquanto país com as pessoas que estão em fim de vida e com as familiais dessas pessoas, que condições damos a estas pessoas, em termos sociais e de cuidados de saúde e de apoio ao cuidador, para viverem dignamente e com o alivio sintomático que merecem. Infelizmente, temos muitas, muitas fragilidades a estes níveis. A intenção dos que defendem a eutanásia é, aparentemente, boa: é a dignidade e o acesso a uma decisão sobre a vida quando quer. Mas a questão para quem está realmente preocupado com a vulnerabilidade, com a fragilidade das pessoas, é o que é que estamos a oferecer a essa pessoa. Estamos a dizer "ou sofres muito ou podes, simplesmente, optar pela morte" e isso é um perigo. E, depois, a tal rampa deslizante que não é uma coisa da nossa cabeça, é algo real que podemos comprovar olhando para os países onde a eutanásia está legalizada e que mostram que não temos forma nenhuma de proteger quem é mais vulnerável.
E até que ponto vem ou não fragilizar a relação de confiança entre doente e profissional de saúde que é sempre necessária e ainda pode ser mais nos cuidados paliativos?
Gostava de esclarecer uma coisa: doentes acompanhadas em cuidados paliativos não são o “público alvo” desta lei, porque são pessoas que estão mais protegidas, porque têm acesso a cuidados dedicados à sua pessoa do ponto de vista holístico. O que nos preocupa são todas as pessoas que não têm acesso a isso e até que ponto é que a pessoa que está frágil, porque está doente, porque está a perder capacidades, até que ponto é que esta pessoa não vê afetada a sua resposta de saúde havendo esta possibilidade da eutanásia. Até que ponto esta pessoa não é levada para essa solução.
Quanto à relação de confiança, acho impossível não afetar porque é impossível não pensar se isto não está a passar pela cabeça dos envolvidos ali. A abordagem das questões de fim de vida implica formação e competência.
A maior parte de nós (profissionais de saúde) não teve formação sobre cuidados paliativos na sua formação base, para pensar sobre isto é preciso estudar o assunto, não é por sermos profissionais de saúde que sabemos alguma coisa sobre cuidados paliativos, porque não sabemos, e isso é um dos problemas. Preocupa-me que profissionais de saúde que não se dedicam a esta área, que não tenham essas competências, tenham uma atitude de, por um lado, tomarem decisões num lógica de 'não posso parar porque não posso deixar a pessoa morrer' e isso provoca o tal sofrimento desnecessário e, ao mesmo tempo, serem os mesmo profissionais que dizem 'a eutanásia devia ser legalizada porque estas pessoas deviam ter a opção de parar' como se se desresponsabilizassem dessa decisão. É algo que nos merece muita atenção.
Enquanto profissionais temos muita responsabilidade, enquanto políticos que optaram por tomar a decisão no Parlamento a responsabilidade é enorme, é enorme. Estamos a decidir para o país, uma medida para uma sociedade inteira, não estamos a decidir para a vontade de cada um. Termos a eutanásia legalizada no país não vai interferir apenas com a minha autonomia, não vai só mexer "comigo individualmente". Vai mexer com a sociedade toda. É como se pudéssemos escolher não sofrer. É quase desumano pensar isso, porque é impossível passar pela vida sem sofrimento, seja pelas doenças, seja por outros motivos. Termos uma sociedade em que passa a ser possível pedir a morte é quase como se deixássemos de ser responsáveis uns pelos outros. Isso é muito grave e merece-nos muita atenção na forma como fazemos passar a mensagem, que não é fácil. É muito mais fácil falar em autonomia e em liberdade do que falar em responsabilização de uns pelos outros e é muito importante que todos nós que nos preocupamos com isto, que temos conhecimento sobre a área, que percebemos o que falta, tenhamos e assumamos a responsabilidade de passar bem a mensagem para que todos como sociedade possamos estar bem informados para podermos exigir melhor aquilo a que temos direito.
23.7.20
Ministra da Saúde quer criar "BI dos cuidados paliativos" até ao final do ano
in RR
Marta Temido admitiu que sem esta ferramenta “torna-se difícil todos saberem cada um dos pormenores daquilo ue é o desenvolvimento o trabalho que tem estado a ser realizado”.
A ministra da Saúde, Marta Temido, anunciou esta quarta-feira a criação até ao final do ano de um “BI dos cuidados paliativos” para permitir a monitorização das equipas a nível hospitalar e dos cuidados de saúde primários.
“A Comissão Nacional de Cuidados Paliativos tem estado a desenvolver com a Administração Central do Sistema de Saúde um BI dos cuidados paliativos para permitir a monitorização das equipas a nível hospitalar e dos cuidados de saúde primários”, afirmou Marta Temido na Comissão de Saúde, onde foi ouvida a pedido do CDS-PP sobre “o acesso aos cuidados paliativos em Portugal”.
A ministra admitiu que sem esta ferramenta “torna-se difícil todos saberem cada um dos pormenores daquilo que é o desenvolvimento o trabalho que tem estado a ser realizado”.
“Este é um aspeto que está no terreno e que esperamos que esteja concluído até ao final do ano”, avançou.
No que se refere à estimativa de necessidade de camas de cuidados paliativos, a ministra afirmou que Comissão Nacional de Cuidados Paliativos definiu que a rede tenha entre 40 e 50 camas por milhão de habitantes.
“Neste momento, temos 387 camas, deveríamos ter 491, de acordo com esta indicação, o que significa que não estamos lá, mas também não estamos no sítio onde alguns nos pretendem colocar”, sublinhou Marta Temido em resposta aos deputados sobre a carência destes cuidados.
Segundo a governante, a aposta tem sido de fazer chegar os cuidados paliativos onde quer que os doentes precisem deles, independentemente de essa resposta estar ou não associada a uma cama.
“Por isso, temos apostado nas equipas consultoras de cuidados paliativos, sejam equipas intra-hospitalares ou equipas comunitárias de suporte em cuidados paliativos, que se deslocam a todos os locais onde os doentes estão e têm necessidades de cuidados paliativos, incluindo cuidados continuados integrados”, salientou.
Sobre as críticas dos deputados de não haver Unidade de Cuidados Paliativos do IPO do Lisboa, a ministra adiantou que estão a trabalhar na sua instalação, mas também na resposta em equipas intra-hospitalares pediátricas, nomeadamente nos centros hospitalares Lisboa Norte e Lisboa Central e no Hospital São João, no Porto, que está já no terreno.
Marta Temido disse ainda que devia haver atualmente 54 equipas comunitárias de Suporte em Cuidados Paliativos, mas são apenas 27.
Relativamente aos recursos humanos, a ministra da Saúde observou que, em Portugal, existem apenas 59 médicos com competência em Medicina Paliativa e que a diferenciação da enfermagem nesta área está ainda em fase de reestruturação.
“Temos, portanto, um caminho já percorrido, mas também um longo caminho para percorrer a este nível”, disse, admitindo que “isto implica aprofundar a articulação com a Ordem dos Médicos com outros parceiros e também naturalmente com aqueles que como o Observatório Português dos cuidados paliativos trabalham e estes temas e os analisam”.
Avançou ainda que a “curto prazo” será feita avaliação da implementação do Plano Estratégico, que termina este ano.
“Teremos que avaliar as condições para prosseguir o reforço dos cuidados paliativos em Portugal, fazendo também alguma avaliação, que pretendemos que possa ser aberta e participada sobre aquilo que é a estratégia de desenvolvimento desta área no sentido de perceber se continuamos a aprofundar esta linha de cuidados de suporte” ou se “deveremos ser mais robustos em termos de respostas institucionalizadas”.
De 01 de janeiro até final deste ano, foram atendidos 7.000 utentes.
Marta Temido admitiu que sem esta ferramenta “torna-se difícil todos saberem cada um dos pormenores daquilo ue é o desenvolvimento o trabalho que tem estado a ser realizado”.
A ministra da Saúde, Marta Temido, anunciou esta quarta-feira a criação até ao final do ano de um “BI dos cuidados paliativos” para permitir a monitorização das equipas a nível hospitalar e dos cuidados de saúde primários.
“A Comissão Nacional de Cuidados Paliativos tem estado a desenvolver com a Administração Central do Sistema de Saúde um BI dos cuidados paliativos para permitir a monitorização das equipas a nível hospitalar e dos cuidados de saúde primários”, afirmou Marta Temido na Comissão de Saúde, onde foi ouvida a pedido do CDS-PP sobre “o acesso aos cuidados paliativos em Portugal”.
A ministra admitiu que sem esta ferramenta “torna-se difícil todos saberem cada um dos pormenores daquilo que é o desenvolvimento o trabalho que tem estado a ser realizado”.
“Este é um aspeto que está no terreno e que esperamos que esteja concluído até ao final do ano”, avançou.
No que se refere à estimativa de necessidade de camas de cuidados paliativos, a ministra afirmou que Comissão Nacional de Cuidados Paliativos definiu que a rede tenha entre 40 e 50 camas por milhão de habitantes.
“Neste momento, temos 387 camas, deveríamos ter 491, de acordo com esta indicação, o que significa que não estamos lá, mas também não estamos no sítio onde alguns nos pretendem colocar”, sublinhou Marta Temido em resposta aos deputados sobre a carência destes cuidados.
Segundo a governante, a aposta tem sido de fazer chegar os cuidados paliativos onde quer que os doentes precisem deles, independentemente de essa resposta estar ou não associada a uma cama.
“Por isso, temos apostado nas equipas consultoras de cuidados paliativos, sejam equipas intra-hospitalares ou equipas comunitárias de suporte em cuidados paliativos, que se deslocam a todos os locais onde os doentes estão e têm necessidades de cuidados paliativos, incluindo cuidados continuados integrados”, salientou.
Sobre as críticas dos deputados de não haver Unidade de Cuidados Paliativos do IPO do Lisboa, a ministra adiantou que estão a trabalhar na sua instalação, mas também na resposta em equipas intra-hospitalares pediátricas, nomeadamente nos centros hospitalares Lisboa Norte e Lisboa Central e no Hospital São João, no Porto, que está já no terreno.
Marta Temido disse ainda que devia haver atualmente 54 equipas comunitárias de Suporte em Cuidados Paliativos, mas são apenas 27.
Relativamente aos recursos humanos, a ministra da Saúde observou que, em Portugal, existem apenas 59 médicos com competência em Medicina Paliativa e que a diferenciação da enfermagem nesta área está ainda em fase de reestruturação.
“Temos, portanto, um caminho já percorrido, mas também um longo caminho para percorrer a este nível”, disse, admitindo que “isto implica aprofundar a articulação com a Ordem dos Médicos com outros parceiros e também naturalmente com aqueles que como o Observatório Português dos cuidados paliativos trabalham e estes temas e os analisam”.
Avançou ainda que a “curto prazo” será feita avaliação da implementação do Plano Estratégico, que termina este ano.
“Teremos que avaliar as condições para prosseguir o reforço dos cuidados paliativos em Portugal, fazendo também alguma avaliação, que pretendemos que possa ser aberta e participada sobre aquilo que é a estratégia de desenvolvimento desta área no sentido de perceber se continuamos a aprofundar esta linha de cuidados de suporte” ou se “deveremos ser mais robustos em termos de respostas institucionalizadas”.
De 01 de janeiro até final deste ano, foram atendidos 7.000 utentes.
19.2.20
Cuidados em fim de vida são a "área mais negligenciada da saúde" em Portugal
Rafael Marchante, in sicnoticias
A resposta de quatro clínicos e investigadores em cuidados paliativos portugueses a um editorial sobre SNS publicada hoje pela conceituada revista The Lancet.
Quatro clínicos e investigadores em cuidados paliativos, Bárbara Gomes, Duarte Soares, Ana Lacerda e Maja Brito, decidiram juntar-se e responder a um editorial de 12 de outubro de 2019 da The Lancet, dedicado aos 40 anos do SNS, que afirmava que "a redução do investimento público na saúde em Portugal entre 2000 e 2017 impediu a modernização dos hospitais públicos" e facilitou o "crescimento do setor privado".
"Quando a Lancet publicou um editorial sobre o estado do nosso SNS ocorreu-nos responder e reagir, salientando a área dos cuidados em fim de vida como uma das mais negligenciadas no nosso sistema nacional de saúde", disse à agência Lusa, Bárbara Gomes, investigadora da Universidade de Coimbra e do King's College London.
Os investigadores nos estudos que realizaram observaram que "o número de mortes de pessoas com necessidades paliativas estava a crescer".
"Portugal é um país extremamente envelhecido, dos mais envelhecidos do mundo, e notávamos uma tendência continuada de morte no hospital, que sabíamos que é uma realidade muitas vezes contrária às preferências das pessoas de morrer em casa", afirmou à Lusa Bárbara Gomes.
Apesar de Portugal não ser dos países em que os cuidados paliativos estão mais desenvolvidos, têm sido dados passos nesse sentido.
"Porém, achamos importante alertar que o investimento" feito ao longo dos anos "tem sido deficitário em relação às necessidades", o que "pode deixar a descoberto as necessidades da população de uma forma séria", salientou.
Para Duarte Soares, médico e presidente da Associação Portuguesa de Cuidados Paliativos, "um investimento deficitário nos cuidados em fim de vida impede que se reverta a tendência de morte no hospital e afeta as condições em que as pessoas morrem nestas instituições de saúde".
"Por outro lado, observamos uma expansão do setor privado nesta área, o que significa que mais pessoas acedem a cuidados paliativos, mas que a desigualdade aumenta", sublinha Duarte Soares.
Em declarações à Lusa, Duarte Soares afirmou que "Portugal acompanha as alterações demográficas de muitos outros países", mas o que difere são "as políticas e a capacidade de investimentos diferentes nesses países".
"Temos que olhar para aqueles países que sofrem dos mesmos desafios demográficos, mas que têm neste momento respostas muito mais dirigidas e muito mais robustas ao alívio do sofrimento das pessoas", defendeu.
A pediatra oncologista Ana Lacerda alerta na carta que esta realidade afeta também as crianças, "um grupo particularmente vulnerável e carente de cuidados, que merece especial atenção".
Maja de Brito, psicóloga e investigadora, alerta, por seu turno, que "as famílias dos doentes e os cuidadores informais" também "não podem ser esquecidos", defendendo que o Estatuto do Cuidador Informal e as propostas anunciadas no Orçamento de Estado para 2020 "têm de ser postas em prática sem demora".
Perante esta realidade, os autores alertam para a necessidade de uma "revolução Copernicana" na "gestão da saúde, de forma a assegurar que os cuidados paliativos estão acessíveis a todos e que o SNS se adapta aos seus utentes, e não o contrário".
A resposta de quatro clínicos e investigadores em cuidados paliativos portugueses a um editorial sobre SNS publicada hoje pela conceituada revista The Lancet.
Quatro clínicos e investigadores em cuidados paliativos, Bárbara Gomes, Duarte Soares, Ana Lacerda e Maja Brito, decidiram juntar-se e responder a um editorial de 12 de outubro de 2019 da The Lancet, dedicado aos 40 anos do SNS, que afirmava que "a redução do investimento público na saúde em Portugal entre 2000 e 2017 impediu a modernização dos hospitais públicos" e facilitou o "crescimento do setor privado".
"Quando a Lancet publicou um editorial sobre o estado do nosso SNS ocorreu-nos responder e reagir, salientando a área dos cuidados em fim de vida como uma das mais negligenciadas no nosso sistema nacional de saúde", disse à agência Lusa, Bárbara Gomes, investigadora da Universidade de Coimbra e do King's College London.
Os investigadores nos estudos que realizaram observaram que "o número de mortes de pessoas com necessidades paliativas estava a crescer".
"Portugal é um país extremamente envelhecido, dos mais envelhecidos do mundo, e notávamos uma tendência continuada de morte no hospital, que sabíamos que é uma realidade muitas vezes contrária às preferências das pessoas de morrer em casa", afirmou à Lusa Bárbara Gomes.
Apesar de Portugal não ser dos países em que os cuidados paliativos estão mais desenvolvidos, têm sido dados passos nesse sentido.
"Porém, achamos importante alertar que o investimento" feito ao longo dos anos "tem sido deficitário em relação às necessidades", o que "pode deixar a descoberto as necessidades da população de uma forma séria", salientou.
Para Duarte Soares, médico e presidente da Associação Portuguesa de Cuidados Paliativos, "um investimento deficitário nos cuidados em fim de vida impede que se reverta a tendência de morte no hospital e afeta as condições em que as pessoas morrem nestas instituições de saúde".
"Por outro lado, observamos uma expansão do setor privado nesta área, o que significa que mais pessoas acedem a cuidados paliativos, mas que a desigualdade aumenta", sublinha Duarte Soares.
Em declarações à Lusa, Duarte Soares afirmou que "Portugal acompanha as alterações demográficas de muitos outros países", mas o que difere são "as políticas e a capacidade de investimentos diferentes nesses países".
"Temos que olhar para aqueles países que sofrem dos mesmos desafios demográficos, mas que têm neste momento respostas muito mais dirigidas e muito mais robustas ao alívio do sofrimento das pessoas", defendeu.
A pediatra oncologista Ana Lacerda alerta na carta que esta realidade afeta também as crianças, "um grupo particularmente vulnerável e carente de cuidados, que merece especial atenção".
Maja de Brito, psicóloga e investigadora, alerta, por seu turno, que "as famílias dos doentes e os cuidadores informais" também "não podem ser esquecidos", defendendo que o Estatuto do Cuidador Informal e as propostas anunciadas no Orçamento de Estado para 2020 "têm de ser postas em prática sem demora".
Perante esta realidade, os autores alertam para a necessidade de uma "revolução Copernicana" na "gestão da saúde, de forma a assegurar que os cuidados paliativos estão acessíveis a todos e que o SNS se adapta aos seus utentes, e não o contrário".
15.1.20
Nove minutos é o máximo que um médico dos cuidados paliativos dispensa por dia a cada doente
Natália Faria, in Público on-line
Relatório do Observatório Português dos Cuidados Paliativos recomenda contratação urgente de profissionais para os serviços de cuidados paliativos sob pena de a população se sentir lograda com a qualidade da assistência.
Um médico integrado num serviço de cuidados paliativos dispõe apenas de entre um a nove minutos por dia para cuidar de cada doente. A conclusão está contida no relatório do Observatório Português dos Cuidados Paliativos (OPCP), divulgado esta quarta-feira, e é, no mínimo, preocupante. “É muito pouco. Se considerarmos que este tempo médio inclui o tempo que o médico demora a fazer o registo do processo clínico e a fazer prescrições, não sobra tempo para que o clínico possa olhar para o doente e para a família”, conclui ao PÚBLICO Manuel Luís Capelas, coordenador do estudo.
Mais populares
No tocante aos cuidados de enfermagem, a média diária do tempo despendido com cada doente aumenta ligeiramente. Mas, entre os profissionais que devem assegurar os cuidados psicológicos e de apoio social, “é igualmente muito reduzida”. Logo, “há um risco enorme de estes doentes estarem a ser inadequadamente cuidados”, alerta aquele responsável, para quem a generalidade das equipas de cuidados paliativos é posta a funcionar sem condições para cumprir os serviços mínimos.
“O serviço até pode existir, mas, se não tiver pessoal, não funciona. É um erro grave continuarmos a insistir na abertura de serviços de cuidados paliativos quando sabemos que eles não cumprem os requisitos que a própria entidade que os promove qualifica como mínimos” critica o director do OPCP para sublinhar que, no caso dos cuidados paliativos, “o doente nem sequer pode optar por recorrer ao [sector] privado, dado que, no tocante aos cuidados paliativos, a resposta é incipiente”.
A aposta urgente no recrutamento de recursos humanos para os cuidados paliativos, assim como a implementação de indicadores de qualidades, que permitam uma avaliação objectiva da qualidade da assistência, são as recomendações constantes neste relatório. Os seus autores apontam, de resto, o risco de a insuficiente resposta por parte dos profissionais de saúde poder “gerar um sentimento de logro na população, por a acessibilidade efectiva e a qualidade destes cuidados poder não ser a desejada”.
Mais 800 camas para cuidados continuados e paliativos
Com o intuito de medir a actividade assistencial das equipas e dos serviços de cuidados paliativos, este segundo relatório do OPCP contou um total de 109 equipas e serviços de cuidados paliativos públicos e privados com actividade assistencial ao longo do ano de 2018. Acrescem 33 unidades de cuidados paliativos, 48 equipas intra-hospitalares de suporte em cuidados paliativos, a que acrescem duas vocacionadas para os cuidados paliativos pediátricos e 26 equipas comunitárias. Recorde-se, porém, que os autores do estudo só conseguiram obter dados referentes à respectiva actividade assistencial em pouco mais de metade destes serviços. Entre os que responderam, foram admitidos 25.660 doentes ao longo de 2018, dos quais 90 eram doentes pediátricos.
No país, e segundo os investigadores, há 102.452 pessoas com 18 e mais anos a precisar de cuidados paliativos. Quanto às crianças e jovens, haveria, em 2018, quase oito mil com necessidade destes cuidados. Com base nestes dados, a taxa de acessibilidade nacional foi calculada em 23,3%.
Relatório do Observatório Português dos Cuidados Paliativos recomenda contratação urgente de profissionais para os serviços de cuidados paliativos sob pena de a população se sentir lograda com a qualidade da assistência.
Um médico integrado num serviço de cuidados paliativos dispõe apenas de entre um a nove minutos por dia para cuidar de cada doente. A conclusão está contida no relatório do Observatório Português dos Cuidados Paliativos (OPCP), divulgado esta quarta-feira, e é, no mínimo, preocupante. “É muito pouco. Se considerarmos que este tempo médio inclui o tempo que o médico demora a fazer o registo do processo clínico e a fazer prescrições, não sobra tempo para que o clínico possa olhar para o doente e para a família”, conclui ao PÚBLICO Manuel Luís Capelas, coordenador do estudo.
Mais populares
No tocante aos cuidados de enfermagem, a média diária do tempo despendido com cada doente aumenta ligeiramente. Mas, entre os profissionais que devem assegurar os cuidados psicológicos e de apoio social, “é igualmente muito reduzida”. Logo, “há um risco enorme de estes doentes estarem a ser inadequadamente cuidados”, alerta aquele responsável, para quem a generalidade das equipas de cuidados paliativos é posta a funcionar sem condições para cumprir os serviços mínimos.
“O serviço até pode existir, mas, se não tiver pessoal, não funciona. É um erro grave continuarmos a insistir na abertura de serviços de cuidados paliativos quando sabemos que eles não cumprem os requisitos que a própria entidade que os promove qualifica como mínimos” critica o director do OPCP para sublinhar que, no caso dos cuidados paliativos, “o doente nem sequer pode optar por recorrer ao [sector] privado, dado que, no tocante aos cuidados paliativos, a resposta é incipiente”.
A aposta urgente no recrutamento de recursos humanos para os cuidados paliativos, assim como a implementação de indicadores de qualidades, que permitam uma avaliação objectiva da qualidade da assistência, são as recomendações constantes neste relatório. Os seus autores apontam, de resto, o risco de a insuficiente resposta por parte dos profissionais de saúde poder “gerar um sentimento de logro na população, por a acessibilidade efectiva e a qualidade destes cuidados poder não ser a desejada”.
Mais 800 camas para cuidados continuados e paliativos
Com o intuito de medir a actividade assistencial das equipas e dos serviços de cuidados paliativos, este segundo relatório do OPCP contou um total de 109 equipas e serviços de cuidados paliativos públicos e privados com actividade assistencial ao longo do ano de 2018. Acrescem 33 unidades de cuidados paliativos, 48 equipas intra-hospitalares de suporte em cuidados paliativos, a que acrescem duas vocacionadas para os cuidados paliativos pediátricos e 26 equipas comunitárias. Recorde-se, porém, que os autores do estudo só conseguiram obter dados referentes à respectiva actividade assistencial em pouco mais de metade destes serviços. Entre os que responderam, foram admitidos 25.660 doentes ao longo de 2018, dos quais 90 eram doentes pediátricos.
No país, e segundo os investigadores, há 102.452 pessoas com 18 e mais anos a precisar de cuidados paliativos. Quanto às crianças e jovens, haveria, em 2018, quase oito mil com necessidade destes cuidados. Com base nestes dados, a taxa de acessibilidade nacional foi calculada em 23,3%.
26.1.18
Estudo. Cuidados paliativos são insuficientes
in RR
Em Portugal, "71% das mortes de adultos e 33% das mortes de crianças devem-se a doenças que necessitam reconhecidamente de cuidados paliativos", diz estudo da Universidade de Coimbra.
Portugal tem “elevada necessidade” de cuidados paliativos, “tanto para adultos, como para crianças”, de acordo com um estudo divulgado esta quarta-feira pela Universidade de Coimbra (UC).
Em Portugal, “71% das mortes de adultos e 33% das mortes de crianças devem-se a doenças que necessitam reconhecidamente de cuidados paliativos”, afirma a UC, sublinhando que embora estas estimativas se equiparem às de outros países europeus, “carecem de capacidade de resposta, sobretudo para crianças”.
Liderada por Bárbara Gomes, docente da Faculdade de Medicina da UC, a investigação envolveu médicos e investigadores daquela Faculdade, do King’s College London, do Centro de Estudos e Investigação em Saúde da Faculdade de Economia da UC, do Instituto de Saúde Pública da Universidade do Porto, da Escola Nacional de Saúde Pública da Universidade Nova de Lisboa, do Instituto Português de Oncologia Francisco Gentil/Lisboa e do Hospital Espírito Santo, de Évora.
Já publicado nas revistas Palliative Medicine e BMC Pediatrics, o estudo, que foi financiado pela Fundação Calouste Gulbenkian, “evidencia que é urgente avaliar a sustentabilidade do modelo actual de cuidados de saúde e apoio social para acomodar estas necessidades que só tendem a crescer”, afirma a UC, numa nota enviada hoje à agência Lusa.
“O cancro é responsável por uma parte cada vez maior das mortes com necessidades paliativas (34% nos adultos e 38% nas crianças)”, acrescenta.
A equipa de especialistas salienta também “o aumento de mortalidade por doenças respiratórias e neurodegenerativas nos adultos e as áreas da pediatria com o maior número de crianças com doenças crónicas complexas – neonatologia, cardiologia e neurologia, para além da oncologia”.
No âmbito da investigação, foram analisados dados de mais de um milhão de pessoas falecidas em Portugal entre 1987 e 2012, “cruzando as perspectivas de especialistas em saúde pública, cuidados paliativos e pediatria, para melhor entender a realidade portuguesa”, refere a UC.
“Encontrámos duas características-chave que definem a forma como a sociedade portuguesa lida com doenças avançadas e o fim de vida”, relata Bárbara Gomes.
“Por um lado, há uma tradição de apoio familiar alargado – tentamos cuidar dos nossos em casa, uma missão que é muito associada às mulheres na família. Por outro lado, somos extremamente dependentes dos hospitais – achamos que lá vamos encontrar os melhores cuidados de saúde”, explica, citada pela UC, Bárbara Gomes, líder do grupo de investigação.
Este “modelo dual” de cuidados – salienta ainda a docente da Faculdade de Medicina de Coimbra – “leva a que se tenha uma das mais altas taxas de morte hospitalar do mundo, sobretudo em idades mais jovens e no cancro. Vivemos num sistema ‘hospitalocêntrico ‘difícil de sustentar no futuro”.
É preciso, por isso, “perceber que os cuidados devem girar em torno dos doentes e das famílias, e não o contrário”, é necessária “uma revolução Copernicana na forma” como se apoiam as “pessoas com doenças avançadas e as suas famílias”, sustenta a investigadora, sublinhando que se impõe “repensar e criar novas soluções”.
Os investigadores alertam ainda para o aumento de longevidade, que prolonga a necessidade de cuidados de meses para anos. “Nas crianças, a idade mediana de morte aumentou de seis meses em 1987 para quatro anos de idade em 2011, devido sobretudo à redução de mortes de recém-nascidos e aumento de mortes na adolescência”, refere a UC.
Ana Lacerda, médica pediatra no Instituto Português de Oncologia em Lisboa, que liderou a análise da mortalidade infantil, afirma que “as crianças com necessidades paliativas estão a viver mais tempo” e que “oito em cada 10 morre em contexto hospitalar, quando o mais provável é que elas e as suas famílias preferissem que a morte ocorresse noutro local”.
Esta tendência, salienta a médica, “só é reversível investindo na criação de serviços de cuidados paliativos pediátricos com forte apoio domiciliário, que acompanhem as crianças e famílias durante toda a sua trajectória de vida”.
Em Portugal, "71% das mortes de adultos e 33% das mortes de crianças devem-se a doenças que necessitam reconhecidamente de cuidados paliativos", diz estudo da Universidade de Coimbra.
Portugal tem “elevada necessidade” de cuidados paliativos, “tanto para adultos, como para crianças”, de acordo com um estudo divulgado esta quarta-feira pela Universidade de Coimbra (UC).
Em Portugal, “71% das mortes de adultos e 33% das mortes de crianças devem-se a doenças que necessitam reconhecidamente de cuidados paliativos”, afirma a UC, sublinhando que embora estas estimativas se equiparem às de outros países europeus, “carecem de capacidade de resposta, sobretudo para crianças”.
Liderada por Bárbara Gomes, docente da Faculdade de Medicina da UC, a investigação envolveu médicos e investigadores daquela Faculdade, do King’s College London, do Centro de Estudos e Investigação em Saúde da Faculdade de Economia da UC, do Instituto de Saúde Pública da Universidade do Porto, da Escola Nacional de Saúde Pública da Universidade Nova de Lisboa, do Instituto Português de Oncologia Francisco Gentil/Lisboa e do Hospital Espírito Santo, de Évora.
Já publicado nas revistas Palliative Medicine e BMC Pediatrics, o estudo, que foi financiado pela Fundação Calouste Gulbenkian, “evidencia que é urgente avaliar a sustentabilidade do modelo actual de cuidados de saúde e apoio social para acomodar estas necessidades que só tendem a crescer”, afirma a UC, numa nota enviada hoje à agência Lusa.
“O cancro é responsável por uma parte cada vez maior das mortes com necessidades paliativas (34% nos adultos e 38% nas crianças)”, acrescenta.
A equipa de especialistas salienta também “o aumento de mortalidade por doenças respiratórias e neurodegenerativas nos adultos e as áreas da pediatria com o maior número de crianças com doenças crónicas complexas – neonatologia, cardiologia e neurologia, para além da oncologia”.
No âmbito da investigação, foram analisados dados de mais de um milhão de pessoas falecidas em Portugal entre 1987 e 2012, “cruzando as perspectivas de especialistas em saúde pública, cuidados paliativos e pediatria, para melhor entender a realidade portuguesa”, refere a UC.
“Encontrámos duas características-chave que definem a forma como a sociedade portuguesa lida com doenças avançadas e o fim de vida”, relata Bárbara Gomes.
“Por um lado, há uma tradição de apoio familiar alargado – tentamos cuidar dos nossos em casa, uma missão que é muito associada às mulheres na família. Por outro lado, somos extremamente dependentes dos hospitais – achamos que lá vamos encontrar os melhores cuidados de saúde”, explica, citada pela UC, Bárbara Gomes, líder do grupo de investigação.
Este “modelo dual” de cuidados – salienta ainda a docente da Faculdade de Medicina de Coimbra – “leva a que se tenha uma das mais altas taxas de morte hospitalar do mundo, sobretudo em idades mais jovens e no cancro. Vivemos num sistema ‘hospitalocêntrico ‘difícil de sustentar no futuro”.
É preciso, por isso, “perceber que os cuidados devem girar em torno dos doentes e das famílias, e não o contrário”, é necessária “uma revolução Copernicana na forma” como se apoiam as “pessoas com doenças avançadas e as suas famílias”, sustenta a investigadora, sublinhando que se impõe “repensar e criar novas soluções”.
Os investigadores alertam ainda para o aumento de longevidade, que prolonga a necessidade de cuidados de meses para anos. “Nas crianças, a idade mediana de morte aumentou de seis meses em 1987 para quatro anos de idade em 2011, devido sobretudo à redução de mortes de recém-nascidos e aumento de mortes na adolescência”, refere a UC.
Ana Lacerda, médica pediatra no Instituto Português de Oncologia em Lisboa, que liderou a análise da mortalidade infantil, afirma que “as crianças com necessidades paliativas estão a viver mais tempo” e que “oito em cada 10 morre em contexto hospitalar, quando o mais provável é que elas e as suas famílias preferissem que a morte ocorresse noutro local”.
Esta tendência, salienta a médica, “só é reversível investindo na criação de serviços de cuidados paliativos pediátricos com forte apoio domiciliário, que acompanhem as crianças e famílias durante toda a sua trajectória de vida”.
12.10.17
Bem-Humanizar "serve" atenção no conforto do lar
António Larguesa, in Negócios on-line
Unir esforços e vontades com os parceiros O lançamento da equipa domiciliária de cuidados paliativos Bem-Humanizar, no final de 2014, só foi possível numa conjugação de esforços com outras instituições, como a Fundação Calouste Gulbenkian, a Unidade Local de Saúde do Alto Minho e a Câmara de Arcos de Valdevez.
Este serviço gratuito tem contado sobretudo com o apoio financeiro obtido no programa Saúde Inovar da fundação, cujo período de financiamento termina no final deste ano.
Vânia Afonso quer manter a equipa nos mesmo moldes a partir de 2018, lançando um apelo também "à responsabilidade social das empresas para dar alguma sustentabilidade" a este projecto.
INTERVIR RÁPIDO E DE FORMA EFICAZ
A Bem-Humanizar demora apenas 0,6 dias para fazer a primeira avaliação a um novo caso referenciado e, em média, o nível de dor é reduzido para metade nas primeiras 48 horas. Os dados recolhidos pela equipa da Santa Casa da Misericórdia de Arcos de Valdevez atestam também uma diminuição dos tempos de internamento e o planeamento mais eficaz das altas hospitalares, assim como apontam para uma taxa de agudização "extremamente reduzida", com apenas 35 dos 380 doentes seguidos a terem de recorrer às urgências.
É possível prestar cuidados paliativos das 9h às 17h? Vânia Afonso é lesta a responder que o apoio aos doentes e às famílias não pode terminar no final da hora do expediente dos profissionais da equipa. "Porque é à noite que as Pessoas têm mais dúvidas, é à noite que os utentes se descontrolam", justifica a coordenadora da área de saúde da Santa Casa da Misericórdia dos Arcos de Valdevez (SCMAV), garantindo que "se o telefone tocarás 2 da manhã, elas [enfermeiras] atendem sempre" e sublinhando que esse é o "carácter diferenciador" da Bem-Humanizarem relação a outros serviços do género existentes no país.
A equipa domiciliária de cuidados paliativos, criada em Dezembro de 2014 pela Misericórdia desta localidade do Alto Minho, funciona 24h por dia e nas sete dias da semana. Conta com dois médicos, duas enfermeiras, uma psicóloga, uma nutricionista é uma assistente social, que fazem o controlo sintomático, reduzem o sofrimento e dão qualidade até ao fim da vida dos utentes. Além disso, ajudam a satisfazer alguns dos derradeiros desejos e prestam apoio emocional à família, estendida depois à fase do luto, "para que se possa cumprir a vontade de estar o mais tempo possível em casa", que era comum à quase total idade dos 380 beneficiários apoiados nos primeiros dois anos e meio de actividade.
A referenciação pode ser feita por profissionais de saúde, por instituições de cuidados continuados ou pelo próprio doente e tarai lares. "Tivemos uma senhora que foi referenciada por um médico depois de numa semana ter idol4vezes à urgência. A partir do momento em que começámos a segui-la, e durante os oito meses em que a acompanhámos até falecer, ela não Voltou a ir lá", exemplifica Andreia Cerqueira.
A enfermeira de 34 anos, que está neste projecto desde o início, ' detalha que uma das "exigências" é que haja um cuidador na família, que consiga gerir a terapêutica e até contactara Bem-Humanizar em caso de necessidade. De um ponto de vista pessoal, confessa que, em dez anos de enfermagem, "nunca [se sentira antes] tão acarinhada e respeitada" como agora.
Abrangendo Arcos de Valdevez e Ponte da Barca, muitos quilómetros quadrados e baixa densidade populacional - até à Peneda, no meio da serra, tardam duas horas no Inverno -, em média, visitam semanalmente 18 utentes, além de verem outros tantos nas instituições em que fazem consulta. Porém, se numa situação estável e sem descontrolo sintomático basta uma visita por semana e alguns telefonemas, no caso de um doente ou família descompensada "é o que for necessário". E num dia já chegaram a visitar cinco vezes o mesmo doente.
O visível mais o invisível Francisco Araújo, provedor da SCMAV, sintetiza que esta equipa é "uma extensão da intervenção" da instituição, que conta com 280 colaboradores e à volta de 400 beneficiários directos nas várias valências, que vão da infância aos idosos. "Tem uma relevância ainda superior por ser urna intervenção que tem uma enorme aceitação, atendendo ao trabalho específico que é feito em momentos difíceis para as famílias", insistiu.
Evitar idas às urgências e internamentos hospitalares são os resultados mais visíveis, a pardos alcançados em indicadores técnicos de bem-estar e diminuição da dor.
"Ter as pessoas em casa junto da família, dando apoio através destas equipas, é muito menos oneroso para o Estada comporta também outro valor grande, que economicamente não é mensurável.
Nestes meios e nesta altura difícil de partida, o estar perto das pessoas que nos são queridas e ter a apoio para uma morte com as condições que minimizam a dor e mantêm o conforto", relata o provedor Francisco Araújo. Bem-Humanizar "serve" atenção no conforto do lar A equipa de cuidados paliativos ao domicílio funciona 24 horas por dia e nos sete dias da semana, abrangendo os concelhos de Arcos de Valdevez e Ponte da Barca. O Provedor da Misericórdia destaca o serviço "em momentos difíceis para as famílias".
Vânia Afonso, responsável pela área de saúde da Misericórdia de Arcos de Valdevez, diz que a equipa tenta "dar resposta ao que a maioria dos utentes quer quando está em fase paliativa e terminal: ficar em casa e morrer em casa". O provedor Francisco Araújo destaca os benefícios deste serviço para o sistema de saúde.
380 BENEFICIÁRIOS
A equipa de cuidados paliativos ao domicílio apoiou um total de 380 pessoas nos primeiros dois anos e meio de actividade.
A doente oncológica Emula Silva (acompanhada pela filha e cuidadora Eva) é uma das utentes seguidas nos últimos meses pela equipa da Bem Humanizar no concelho vizinho de Ponte da Barca.
66 Ter as pessoas em casa junto da família é muito menos oneroso para o Estado. E comporta outro valor grande, economicamente não mensurável: o estar perto das pessoas que nos são queridas e ter o apoio para uma morte com as condições que minimizam a dor e mantêm o conforto.
FRANCISCO ARAÚJO Provedor da Santa Casa da Misericórdia dos Arcos de Valdevez Houve uma senhora referenciada por um médico depois de numa semana ter ido 14 vezes à urgência. A partir do momento em que começámos a segui-la, e nos oito meses até falecer, não voltou a ir lá.
ANDREIA CERQUEIRA Enfermeira da Bem-Humanizar É à noite que as pessoas têm mais dúvidas, é à noite que os utentes se descontrolam.
Se o telefone tocar às 2 da manhã, elas [enfermeiras] atendem sempre.
Unir esforços e vontades com os parceiros O lançamento da equipa domiciliária de cuidados paliativos Bem-Humanizar, no final de 2014, só foi possível numa conjugação de esforços com outras instituições, como a Fundação Calouste Gulbenkian, a Unidade Local de Saúde do Alto Minho e a Câmara de Arcos de Valdevez.
Este serviço gratuito tem contado sobretudo com o apoio financeiro obtido no programa Saúde Inovar da fundação, cujo período de financiamento termina no final deste ano.
Vânia Afonso quer manter a equipa nos mesmo moldes a partir de 2018, lançando um apelo também "à responsabilidade social das empresas para dar alguma sustentabilidade" a este projecto.
INTERVIR RÁPIDO E DE FORMA EFICAZ
A Bem-Humanizar demora apenas 0,6 dias para fazer a primeira avaliação a um novo caso referenciado e, em média, o nível de dor é reduzido para metade nas primeiras 48 horas. Os dados recolhidos pela equipa da Santa Casa da Misericórdia de Arcos de Valdevez atestam também uma diminuição dos tempos de internamento e o planeamento mais eficaz das altas hospitalares, assim como apontam para uma taxa de agudização "extremamente reduzida", com apenas 35 dos 380 doentes seguidos a terem de recorrer às urgências.
É possível prestar cuidados paliativos das 9h às 17h? Vânia Afonso é lesta a responder que o apoio aos doentes e às famílias não pode terminar no final da hora do expediente dos profissionais da equipa. "Porque é à noite que as Pessoas têm mais dúvidas, é à noite que os utentes se descontrolam", justifica a coordenadora da área de saúde da Santa Casa da Misericórdia dos Arcos de Valdevez (SCMAV), garantindo que "se o telefone tocarás 2 da manhã, elas [enfermeiras] atendem sempre" e sublinhando que esse é o "carácter diferenciador" da Bem-Humanizarem relação a outros serviços do género existentes no país.
A equipa domiciliária de cuidados paliativos, criada em Dezembro de 2014 pela Misericórdia desta localidade do Alto Minho, funciona 24h por dia e nas sete dias da semana. Conta com dois médicos, duas enfermeiras, uma psicóloga, uma nutricionista é uma assistente social, que fazem o controlo sintomático, reduzem o sofrimento e dão qualidade até ao fim da vida dos utentes. Além disso, ajudam a satisfazer alguns dos derradeiros desejos e prestam apoio emocional à família, estendida depois à fase do luto, "para que se possa cumprir a vontade de estar o mais tempo possível em casa", que era comum à quase total idade dos 380 beneficiários apoiados nos primeiros dois anos e meio de actividade.
A referenciação pode ser feita por profissionais de saúde, por instituições de cuidados continuados ou pelo próprio doente e tarai lares. "Tivemos uma senhora que foi referenciada por um médico depois de numa semana ter idol4vezes à urgência. A partir do momento em que começámos a segui-la, e durante os oito meses em que a acompanhámos até falecer, ela não Voltou a ir lá", exemplifica Andreia Cerqueira.
A enfermeira de 34 anos, que está neste projecto desde o início, ' detalha que uma das "exigências" é que haja um cuidador na família, que consiga gerir a terapêutica e até contactara Bem-Humanizar em caso de necessidade. De um ponto de vista pessoal, confessa que, em dez anos de enfermagem, "nunca [se sentira antes] tão acarinhada e respeitada" como agora.
Abrangendo Arcos de Valdevez e Ponte da Barca, muitos quilómetros quadrados e baixa densidade populacional - até à Peneda, no meio da serra, tardam duas horas no Inverno -, em média, visitam semanalmente 18 utentes, além de verem outros tantos nas instituições em que fazem consulta. Porém, se numa situação estável e sem descontrolo sintomático basta uma visita por semana e alguns telefonemas, no caso de um doente ou família descompensada "é o que for necessário". E num dia já chegaram a visitar cinco vezes o mesmo doente.
O visível mais o invisível Francisco Araújo, provedor da SCMAV, sintetiza que esta equipa é "uma extensão da intervenção" da instituição, que conta com 280 colaboradores e à volta de 400 beneficiários directos nas várias valências, que vão da infância aos idosos. "Tem uma relevância ainda superior por ser urna intervenção que tem uma enorme aceitação, atendendo ao trabalho específico que é feito em momentos difíceis para as famílias", insistiu.
Evitar idas às urgências e internamentos hospitalares são os resultados mais visíveis, a pardos alcançados em indicadores técnicos de bem-estar e diminuição da dor.
"Ter as pessoas em casa junto da família, dando apoio através destas equipas, é muito menos oneroso para o Estada comporta também outro valor grande, que economicamente não é mensurável.
Nestes meios e nesta altura difícil de partida, o estar perto das pessoas que nos são queridas e ter a apoio para uma morte com as condições que minimizam a dor e mantêm o conforto", relata o provedor Francisco Araújo. Bem-Humanizar "serve" atenção no conforto do lar A equipa de cuidados paliativos ao domicílio funciona 24 horas por dia e nos sete dias da semana, abrangendo os concelhos de Arcos de Valdevez e Ponte da Barca. O Provedor da Misericórdia destaca o serviço "em momentos difíceis para as famílias".
Vânia Afonso, responsável pela área de saúde da Misericórdia de Arcos de Valdevez, diz que a equipa tenta "dar resposta ao que a maioria dos utentes quer quando está em fase paliativa e terminal: ficar em casa e morrer em casa". O provedor Francisco Araújo destaca os benefícios deste serviço para o sistema de saúde.
380 BENEFICIÁRIOS
A equipa de cuidados paliativos ao domicílio apoiou um total de 380 pessoas nos primeiros dois anos e meio de actividade.
A doente oncológica Emula Silva (acompanhada pela filha e cuidadora Eva) é uma das utentes seguidas nos últimos meses pela equipa da Bem Humanizar no concelho vizinho de Ponte da Barca.
66 Ter as pessoas em casa junto da família é muito menos oneroso para o Estado. E comporta outro valor grande, economicamente não mensurável: o estar perto das pessoas que nos são queridas e ter o apoio para uma morte com as condições que minimizam a dor e mantêm o conforto.
FRANCISCO ARAÚJO Provedor da Santa Casa da Misericórdia dos Arcos de Valdevez Houve uma senhora referenciada por um médico depois de numa semana ter ido 14 vezes à urgência. A partir do momento em que começámos a segui-la, e nos oito meses até falecer, não voltou a ir lá.
ANDREIA CERQUEIRA Enfermeira da Bem-Humanizar É à noite que as pessoas têm mais dúvidas, é à noite que os utentes se descontrolam.
Se o telefone tocar às 2 da manhã, elas [enfermeiras] atendem sempre.
16.6.16
Cuidados paliativos. Dez anos depois, há uma revolução em curso
Marta F. Reis, in i-online</i>
Pela primeira vez o Ministério da Saúde nomeou dirigentes especificamente para esta área. O futuro passa por consultas nos centros de saúde e visitas a lares de idosos
“Mais do que aumentar o número de camas de cuidados paliativos, queremos levar os cuidados paliativos a todas as camas.” Foi desta forma que Edna Gonçalves, médica do Hospital de S. João ontem nomeada presidente da Comissão Nacional de Cuidados Paliativos, resumiu a “mudança de paradigma” que espera levar a cabo nos próximos anos.
Na sessão de tomada de posse no Ministério da Saúde, foram revelados planos concretos: a par do reforço das unidades de cuidados paliativos na rede de cuidados continuados – que completa dez anos – a ideia é oferecer este tipo de assistência que visa a gestão da dor (clínica e psicológica) logo no momento de diagnóstico de qualquer doença que potencialmente seja uma ameaça à vida. Ou seja, sem esperar por fases terminais, até aqui a lógica dominante.
Consultas externas de cuidados paliativos nos centros de saúde e nos hospitais mas também visitas regulares de equipas comunitárias a lares de idosos são algumas das novidades em vista e que a equipa vai aprofundar num plano estratégico que devem tornar público dentro de dois meses.
Uma abordagem de cuidados paliativos por todos os níveis de cuidados de saúde (primários, hospitalares e continuados), equidade no acesso por parte da população e acreditação e avaliação das equipas são algumas das linhas mestras da equipa que começa com uma realidade onde apenas 7% dos doentes com indicação para cuidados paliativos são efetivamente referenciados (conclusão divulgada esta semana pelo Observatório Português dos Sistemas de Saúde). Dois terços dos portugueses morrem nos hospitais, quando o desejo da maioria seria permanecer em casa. Edna Gonçalves considerou que o investimento aumenta não só a qualidade de vida mas pode até prolongá-la em alguns casos, diminuindo os efeitos de tratamentos agressivos desnecessários.
Muitas lacunas A nomeação da Comissão Nacional de Cuidados Paliativos, que pela primeira vez dá autonomia a este tipo de cuidados, estava prevista na lei desde 2012 mas só agora foi operacionalizada. Edna Gonçalves disse que a rede de cuidados continuados permitiu algum reforço de experiências que arrancaram no país há 25 anos, mas trouxe um revés: “colar os cuidados paliativos aos cuidados continuados”, sendo dada prioridade ao acompanhamento de doentes crónicos e à sua recuperação em detrimento dos paliativos.
No âmbito da Rede Nacional de Cuidados Continuados, que arrancou em 2006, ainda há três distritos (Viana do Castelo, Aveiro e Leiria) que não têm qualquer unidade de cuidados paliativos a funcionar – estabelecimentos em que a nova comissão entende que deve haver internamento de doentes agudos e por curtos períodos, privilegiando-se apoio no domicílio.
Apesar de estar previsto na lei, só 35% dos hospitais tem uma equipa de cuidados paliativos a funcionar. E nos Agrupamentos de Centros de Saúde, onde também deve haver pelo menos uma equipa para ir a casa dos doentes (e, no futuro, a lares), a cobertura das equipas comunitárias no final do ano passado era ainda mais reduzida: apenas 17,5%.
Mais organização O Secretário de Estado Adjunto e da Saúde, Fernando Araújo, sublinhou que mais do que investimento financeiro, trata-se de organizar melhor os profissionais. ”Muitos médicos e enfermeiros com especialização em paliativos não estão hoje vinculados a este tipo de cuidados nas instituições onde trabalham”, disse ao i. Uma das armas do ministério para forçar a organização será passar a contabilizar indicadores nesta área para avaliação e financiamento das unidades já em 2017.
Manuel Luís Capelas, da Associação Portuguesa de Cuidados Paliativos, mostrou disponibilidade para colaborar com a tutela mas alertou que hoje não se sabe quantos profissionais têm formação específica, o que dificulta o planeamento. O ministério assinou ontem protocolos com associação, o Observatório de Cuidados Paliativos e as Faculdades de Medicina de Lisboa e do Porto, para aumentar as sinergias.
Um dos desafios lançado pelo governo é todos os cursos de medicina e enfermagem passarem a ter formação obrigatória nesta área. A Faculdade de Medicina anunciou que isso já está decidido na instituição e deve arrancar em breve. Só em Lisboa e no Porto já houve 300 profissionais a concluir mestrado em paliativos.
Pela primeira vez o Ministério da Saúde nomeou dirigentes especificamente para esta área. O futuro passa por consultas nos centros de saúde e visitas a lares de idosos
“Mais do que aumentar o número de camas de cuidados paliativos, queremos levar os cuidados paliativos a todas as camas.” Foi desta forma que Edna Gonçalves, médica do Hospital de S. João ontem nomeada presidente da Comissão Nacional de Cuidados Paliativos, resumiu a “mudança de paradigma” que espera levar a cabo nos próximos anos.
Na sessão de tomada de posse no Ministério da Saúde, foram revelados planos concretos: a par do reforço das unidades de cuidados paliativos na rede de cuidados continuados – que completa dez anos – a ideia é oferecer este tipo de assistência que visa a gestão da dor (clínica e psicológica) logo no momento de diagnóstico de qualquer doença que potencialmente seja uma ameaça à vida. Ou seja, sem esperar por fases terminais, até aqui a lógica dominante.
Consultas externas de cuidados paliativos nos centros de saúde e nos hospitais mas também visitas regulares de equipas comunitárias a lares de idosos são algumas das novidades em vista e que a equipa vai aprofundar num plano estratégico que devem tornar público dentro de dois meses.
Uma abordagem de cuidados paliativos por todos os níveis de cuidados de saúde (primários, hospitalares e continuados), equidade no acesso por parte da população e acreditação e avaliação das equipas são algumas das linhas mestras da equipa que começa com uma realidade onde apenas 7% dos doentes com indicação para cuidados paliativos são efetivamente referenciados (conclusão divulgada esta semana pelo Observatório Português dos Sistemas de Saúde). Dois terços dos portugueses morrem nos hospitais, quando o desejo da maioria seria permanecer em casa. Edna Gonçalves considerou que o investimento aumenta não só a qualidade de vida mas pode até prolongá-la em alguns casos, diminuindo os efeitos de tratamentos agressivos desnecessários.
Muitas lacunas A nomeação da Comissão Nacional de Cuidados Paliativos, que pela primeira vez dá autonomia a este tipo de cuidados, estava prevista na lei desde 2012 mas só agora foi operacionalizada. Edna Gonçalves disse que a rede de cuidados continuados permitiu algum reforço de experiências que arrancaram no país há 25 anos, mas trouxe um revés: “colar os cuidados paliativos aos cuidados continuados”, sendo dada prioridade ao acompanhamento de doentes crónicos e à sua recuperação em detrimento dos paliativos.
No âmbito da Rede Nacional de Cuidados Continuados, que arrancou em 2006, ainda há três distritos (Viana do Castelo, Aveiro e Leiria) que não têm qualquer unidade de cuidados paliativos a funcionar – estabelecimentos em que a nova comissão entende que deve haver internamento de doentes agudos e por curtos períodos, privilegiando-se apoio no domicílio.
Apesar de estar previsto na lei, só 35% dos hospitais tem uma equipa de cuidados paliativos a funcionar. E nos Agrupamentos de Centros de Saúde, onde também deve haver pelo menos uma equipa para ir a casa dos doentes (e, no futuro, a lares), a cobertura das equipas comunitárias no final do ano passado era ainda mais reduzida: apenas 17,5%.
Mais organização O Secretário de Estado Adjunto e da Saúde, Fernando Araújo, sublinhou que mais do que investimento financeiro, trata-se de organizar melhor os profissionais. ”Muitos médicos e enfermeiros com especialização em paliativos não estão hoje vinculados a este tipo de cuidados nas instituições onde trabalham”, disse ao i. Uma das armas do ministério para forçar a organização será passar a contabilizar indicadores nesta área para avaliação e financiamento das unidades já em 2017.
Manuel Luís Capelas, da Associação Portuguesa de Cuidados Paliativos, mostrou disponibilidade para colaborar com a tutela mas alertou que hoje não se sabe quantos profissionais têm formação específica, o que dificulta o planeamento. O ministério assinou ontem protocolos com associação, o Observatório de Cuidados Paliativos e as Faculdades de Medicina de Lisboa e do Porto, para aumentar as sinergias.
Um dos desafios lançado pelo governo é todos os cursos de medicina e enfermagem passarem a ter formação obrigatória nesta área. A Faculdade de Medicina anunciou que isso já está decidido na instituição e deve arrancar em breve. Só em Lisboa e no Porto já houve 300 profissionais a concluir mestrado em paliativos.
18.3.16
Cuidados paliativos: sobretudo para pessoas "básicas"?
Laura Ferreira dos Santos, in "Público"
Quem impede os outros de morrer segundo as suas convicções é um “controlador” perigoso.
No passado dia 7 de Março, a SIC Notícias emitiu uma reportagem sobre morte assistida, seguida de debate (basicamente, com três elementos contra e um a favor).
Na Reportagem, interessa-me referir o que foi dito pela Dr.ª Ana Bernardo, médica da Unidade de Cuidados Paliativos (CP) do Hospital de Nossa Sr.ª da Arrábida, acerca do nível de aceitação que os CP têm junto de pessoas com diversos níveis culturais. Disse ela: “Talvez [para] as pessoas com níveis intelectuais mais elevados seja mais difícil [aceitar os CP] porque racionalizam muito as coisas [...], sabem porque é que estão a viver as coisas e não se deixam muitas vezes ir ao básico. As pessoas simples são mais básicas, não são tão exigentes consigo próprias”.
Haveria, pois, dois grandes tipos de personalidades: as “básicas” e as “intelectuais”. O que as diferencia? Por parte das “básicas”, supõe-se que uma maior resignação perante as adversidades da vida, seja a dor, o sofrimento existencial ou a falta de privacidade, a aceitação de que a aproximação lenta da morte, com tudo o que possa trazer de desagradável, é um destino a que não se deve fugir, apenas eventualmente pedindo a Deus que as “deixe” partir o mais depressa possível. Por outro lado, a confiança no pessoal médico e de enfermagem será aqui maior, experimentando pacientemente todas as drogas na busca do maior controlo da dor.
De facto, o que nos diz o Relatório da Entidade Reguladora da Saúde intitulado “Acesso, qualidade e concorrência nos cuidados continuados e paliativos”, datado de Dezembro 2015, é que os internados em unidades de cuidados continuados e paliativos “são principalmente idosos, com baixa escolaridade e profissão não qualificada, do género feminino” (p. 118). Perante esta descrição, qualquer estudioso diria estarmos perante uma população não reivindicativa nem fortemente crítica, mas, pelo contrário, uma população com muito respeito, e até subserviência, pelo pessoal que lhe é muito superior em escolaridade, como são os médicos. E quando alguém assim “básico” pedir, de um modo forçosamente excepcional, para que lhe antecipem a morte (provavelmente, muito poucos conhecerão o termo “eutanásia”), será fácil desincentivá-lo, a começar pela invocação da lei penal.
Obviamente, tudo se complica quando as pessoas têm outro tipo de cultura, ou seja, quando se trata do que se designou de “intelectuais”, mas que no fundo não precisam de ter altos níveis de cultura ou escolaridade, mas terem vivido em ambientes mais informados e críticos, talvez laicos, que os tenham ajudado a ter opiniões próprias fortemente individualizadas e fundamentadas. As gerações que lutaram pelos direitos individuais como a contracepção ou a não discriminação de género, entre tantos outros, vão deixar que o Estado, quanto aos seus tempos finais, lhes imponha concepções que não são as suas?
Em 2007, quando pela primeira vez discuti estas questões num programa televisivo (Sociedade Civil) juntamente com a Dr.ª Galriça Neto e o Dr. Carlos Abreu, falou-se de Ramón Sampedro, o galego tetraplégico durante 29 anos a quem os Tribunais espanhóis recusaram o pedido de assistência na morte e cuja história deu origem ao filme Mar Adentro. Nessa altura, fez-me muita impressão ouvir a Dr.ª Galriça classificar Ramón como um “controller”, pela sua insistência em querer morrer de acordo com as suas convicções reflectidas, ele que se via a si próprio como uma cabeça sem corpo. Quase 10 anos depois, a Dr.ª Galriça continua a classificar os defensores da morte assistida como “controladores”, por quererem ter algum domínio sobre a forma como morrem. Mas perguntemo-nos: quem é mais controlador? Quem apenas pede espaço para que todos possam minimamente morrer de acordo com as suas convicções, ou quem quer impor a todos as suas convicções sobre a vida e a morte, assunto tão íntimo como o são as convicções religiosas?
Apenas duas notas. No debate referido, a Dr. Galriça informou que nos últimos dias tinha sido pedido às Faculdades de Medicina que criassem áreas de CP. Tanta luta pelos CP, e só agora este pedido? Trata-se já, com certeza, de uma vitória do Manifesto.
Finalmente: o Dr. Oliveira e Silva disse ter conhecimento de alguns casos de eutanásia em hospitais públicos, e de ter ouvido falar de outros. Será que o Bastonário da Ordem dos Médicos também lhe vai abrir um processo de averiguações?
Quem impede os outros de morrer segundo as suas convicções é um “controlador” perigoso.
No passado dia 7 de Março, a SIC Notícias emitiu uma reportagem sobre morte assistida, seguida de debate (basicamente, com três elementos contra e um a favor).
Na Reportagem, interessa-me referir o que foi dito pela Dr.ª Ana Bernardo, médica da Unidade de Cuidados Paliativos (CP) do Hospital de Nossa Sr.ª da Arrábida, acerca do nível de aceitação que os CP têm junto de pessoas com diversos níveis culturais. Disse ela: “Talvez [para] as pessoas com níveis intelectuais mais elevados seja mais difícil [aceitar os CP] porque racionalizam muito as coisas [...], sabem porque é que estão a viver as coisas e não se deixam muitas vezes ir ao básico. As pessoas simples são mais básicas, não são tão exigentes consigo próprias”.
Haveria, pois, dois grandes tipos de personalidades: as “básicas” e as “intelectuais”. O que as diferencia? Por parte das “básicas”, supõe-se que uma maior resignação perante as adversidades da vida, seja a dor, o sofrimento existencial ou a falta de privacidade, a aceitação de que a aproximação lenta da morte, com tudo o que possa trazer de desagradável, é um destino a que não se deve fugir, apenas eventualmente pedindo a Deus que as “deixe” partir o mais depressa possível. Por outro lado, a confiança no pessoal médico e de enfermagem será aqui maior, experimentando pacientemente todas as drogas na busca do maior controlo da dor.
De facto, o que nos diz o Relatório da Entidade Reguladora da Saúde intitulado “Acesso, qualidade e concorrência nos cuidados continuados e paliativos”, datado de Dezembro 2015, é que os internados em unidades de cuidados continuados e paliativos “são principalmente idosos, com baixa escolaridade e profissão não qualificada, do género feminino” (p. 118). Perante esta descrição, qualquer estudioso diria estarmos perante uma população não reivindicativa nem fortemente crítica, mas, pelo contrário, uma população com muito respeito, e até subserviência, pelo pessoal que lhe é muito superior em escolaridade, como são os médicos. E quando alguém assim “básico” pedir, de um modo forçosamente excepcional, para que lhe antecipem a morte (provavelmente, muito poucos conhecerão o termo “eutanásia”), será fácil desincentivá-lo, a começar pela invocação da lei penal.
Obviamente, tudo se complica quando as pessoas têm outro tipo de cultura, ou seja, quando se trata do que se designou de “intelectuais”, mas que no fundo não precisam de ter altos níveis de cultura ou escolaridade, mas terem vivido em ambientes mais informados e críticos, talvez laicos, que os tenham ajudado a ter opiniões próprias fortemente individualizadas e fundamentadas. As gerações que lutaram pelos direitos individuais como a contracepção ou a não discriminação de género, entre tantos outros, vão deixar que o Estado, quanto aos seus tempos finais, lhes imponha concepções que não são as suas?
Em 2007, quando pela primeira vez discuti estas questões num programa televisivo (Sociedade Civil) juntamente com a Dr.ª Galriça Neto e o Dr. Carlos Abreu, falou-se de Ramón Sampedro, o galego tetraplégico durante 29 anos a quem os Tribunais espanhóis recusaram o pedido de assistência na morte e cuja história deu origem ao filme Mar Adentro. Nessa altura, fez-me muita impressão ouvir a Dr.ª Galriça classificar Ramón como um “controller”, pela sua insistência em querer morrer de acordo com as suas convicções reflectidas, ele que se via a si próprio como uma cabeça sem corpo. Quase 10 anos depois, a Dr.ª Galriça continua a classificar os defensores da morte assistida como “controladores”, por quererem ter algum domínio sobre a forma como morrem. Mas perguntemo-nos: quem é mais controlador? Quem apenas pede espaço para que todos possam minimamente morrer de acordo com as suas convicções, ou quem quer impor a todos as suas convicções sobre a vida e a morte, assunto tão íntimo como o são as convicções religiosas?
Apenas duas notas. No debate referido, a Dr. Galriça informou que nos últimos dias tinha sido pedido às Faculdades de Medicina que criassem áreas de CP. Tanta luta pelos CP, e só agora este pedido? Trata-se já, com certeza, de uma vitória do Manifesto.
Finalmente: o Dr. Oliveira e Silva disse ter conhecimento de alguns casos de eutanásia em hospitais públicos, e de ter ouvido falar de outros. Será que o Bastonário da Ordem dos Médicos também lhe vai abrir um processo de averiguações?
22.2.16
Cuidados paliativos. Unidades de promoção da autonomia vão finalmente avançar
in RR
Portugal continua sem uma boa cobertura de cuidados paliativos, mas vai dando passos para se aproximar dos objectivos definidos. Norte, Algarve e Alentejo são as zonas mais carenciadas.
A Rede Nacional de Cuidados Integrados vai contar em breve com unidades de dia e promoção de autonomia – locais onde as pessoas com alguma dependência e que necessitem, por exemplo, de cuidados médicos, podem receber apoio durante o dia.
A novidade é dada à Renascença pelo coordenador da Rede, segundo o qual estas unidades vão dar apoio a pessoas com diferentes níveis de dependência não reúnam condições para ser cuidadas no domicílio.
“A comparação mais próxima que podemos fazer é com o centro de dia, com uma grande diferença: os centros de dia não são obrigados a ter intervenções terapêuticas, mas essas unidades de dia são obrigadas a ter intervenções terapêuticas. É um local onde as pessoas dependentes podem passar o seu dia e onde cumprem um plano terapêutico. Ao final do dia, irão para as suas casas”, explica Manuel Lopes.
Estas unidades resultam da colaboração da saúde com a Segurança Social e estão previstas desde o início da rede, mas não saíram, até agora, do papel.
A par desta novidade, Manuel Lopes adianta que está a pedir às Administrações Regionais de Saúde (ARS) que avaliem a capacidade que têm para criar novas unidades de cuidados continuados integrados ou para aumentaram as competências das que já existem.
A resposta é esperada no início de Março e, em função dela, será possível determinar o aumento de resposta que está garantido.
Crianças e pessoas com perturbações mentais também vão ser beneficiadas
Depois de muitas promessas, Portugal vai ter cuidados paliativos e integrados para crianças e para pessoas com perturbações mentais. As primeiras unidades piloto vão arrancar este ano, numa altura em que o país continua com graves carências neste domínio.
“São duas áreas que, de todo, não tinham respostas e agora estamos a ultimar a portaria para que isso possa ser activado e a definir quais vão ser as unidades piloto que vão arrancar ainda este ano”, avança o coordenador da Rede.
Primeiro, será criada uma unidade em cada região, para que, depois, o serviço se estenda a todo o país. A aposta vai ser nos cuidados em casa.
“Não vamos apostar na criação de não sei quantas camas pelo país fora, até porque a maioria dos pais quer cuidar dos seus filhos. Portanto, vamos falar em condições de levar os cuidados até junto das pessoas”, esclarece Manuel Lopes.
Tanto no caso dos cuidados pediátricos, como para a saúde mental, essa responsabilidade pode ser dada às equipas comunitárias de suporte em cuidados paliativos, que vão ser reforçadas em pessoal, competências e meios.
Aposta nos cuidados domiciliários
Portugal continua muito longe dos objectivos definidos no campo dois cuidados paliativos. Mas o tempo é de avançar e os cuidados ao domicílio estão no topo das prioridades.
“A estratégia fundamental da expansão da Rede é à custa da domiciliação e das respostas comunitárias”, refere o coordenador da Rede Nacional de Cuidados Integrados.
A grande aposta deste Governo vai ser nestas equipas. Como sublinha Manuel Lopes, as camas existem, estão na casa das pessoas, precisam é que os cuidados lá cheguem.
“Sempre que possível, as pessoas devem permanecer nas suas casas. Obviamente, precisam que, para isso, os cuidados cheguem até elas”, acrescenta.
Neste momento, o Ministério da Saúde está a fazer o levantamento das equipas existentes, dado que muitas não estão registadas na rede e a outras era dada uma capacidade que não tinham.
Portugal continua sem uma boa cobertura de cuidados paliativos, mas vai dando passos para se aproximar dos objectivos definidos. Norte, Algarve e Alentejo são as zonas mais carenciadas.
A Rede Nacional de Cuidados Integrados vai contar em breve com unidades de dia e promoção de autonomia – locais onde as pessoas com alguma dependência e que necessitem, por exemplo, de cuidados médicos, podem receber apoio durante o dia.
A novidade é dada à Renascença pelo coordenador da Rede, segundo o qual estas unidades vão dar apoio a pessoas com diferentes níveis de dependência não reúnam condições para ser cuidadas no domicílio.
“A comparação mais próxima que podemos fazer é com o centro de dia, com uma grande diferença: os centros de dia não são obrigados a ter intervenções terapêuticas, mas essas unidades de dia são obrigadas a ter intervenções terapêuticas. É um local onde as pessoas dependentes podem passar o seu dia e onde cumprem um plano terapêutico. Ao final do dia, irão para as suas casas”, explica Manuel Lopes.
Estas unidades resultam da colaboração da saúde com a Segurança Social e estão previstas desde o início da rede, mas não saíram, até agora, do papel.
A par desta novidade, Manuel Lopes adianta que está a pedir às Administrações Regionais de Saúde (ARS) que avaliem a capacidade que têm para criar novas unidades de cuidados continuados integrados ou para aumentaram as competências das que já existem.
A resposta é esperada no início de Março e, em função dela, será possível determinar o aumento de resposta que está garantido.
Crianças e pessoas com perturbações mentais também vão ser beneficiadas
Depois de muitas promessas, Portugal vai ter cuidados paliativos e integrados para crianças e para pessoas com perturbações mentais. As primeiras unidades piloto vão arrancar este ano, numa altura em que o país continua com graves carências neste domínio.
“São duas áreas que, de todo, não tinham respostas e agora estamos a ultimar a portaria para que isso possa ser activado e a definir quais vão ser as unidades piloto que vão arrancar ainda este ano”, avança o coordenador da Rede.
Primeiro, será criada uma unidade em cada região, para que, depois, o serviço se estenda a todo o país. A aposta vai ser nos cuidados em casa.
“Não vamos apostar na criação de não sei quantas camas pelo país fora, até porque a maioria dos pais quer cuidar dos seus filhos. Portanto, vamos falar em condições de levar os cuidados até junto das pessoas”, esclarece Manuel Lopes.
Tanto no caso dos cuidados pediátricos, como para a saúde mental, essa responsabilidade pode ser dada às equipas comunitárias de suporte em cuidados paliativos, que vão ser reforçadas em pessoal, competências e meios.
Aposta nos cuidados domiciliários
Portugal continua muito longe dos objectivos definidos no campo dois cuidados paliativos. Mas o tempo é de avançar e os cuidados ao domicílio estão no topo das prioridades.
“A estratégia fundamental da expansão da Rede é à custa da domiciliação e das respostas comunitárias”, refere o coordenador da Rede Nacional de Cuidados Integrados.
A grande aposta deste Governo vai ser nestas equipas. Como sublinha Manuel Lopes, as camas existem, estão na casa das pessoas, precisam é que os cuidados lá cheguem.
“Sempre que possível, as pessoas devem permanecer nas suas casas. Obviamente, precisam que, para isso, os cuidados cheguem até elas”, acrescenta.
Neste momento, o Ministério da Saúde está a fazer o levantamento das equipas existentes, dado que muitas não estão registadas na rede e a outras era dada uma capacidade que não tinham.
16.2.16
Associação de Cuidados Paliativos repudia manifesto pela despenalização da eutanásia
João Cunha, in RR
APCP critica autoridades de saúde pelo silêncio relativo à falta de acesso a estes cuidados e lembra que a questão não apareceu em “nenhum programa eleitoral de nenhum partido”.
A Associação Portuguesa de Cuidados Paliativos (APCP) manifesta repúdio ao manifesto pela despenalização da morte assistida e defende, em contrapartida, a prestação de cuidados paliativos, lembrando que são mais de 80 mil doentes que não conseguem aceder a este tipo de apoio clínico.
A Lei de Bases dos Cuidados Paliativos, de 2012, previa o apoio a estes doentes, mas ainda não foi aplicada na prática.
“Só cerca de sete a oito mil doentes são cuidados nas equipas de cuidados paliativos e há zonas do país onde estes doentes não têm acesso. Não havendo acesso, é natural que o doente - mais do que pedir que o matem - pede que o deixem morrer”, aponta Manuel Capelas, presidente da APCP.
Outra questão diz respeito ao papel dos profissionais que estão a acompanhar estes doentes, pois se lhes indicarem, em tempo útil, o caminho dos cuidados paliativos como a melhor resposta para a sua situação. Sabe-se que a grande maioria dos doentes “não está referenciada, porque se nota uma prática de obstinação e futilidade terapêutica por desconhecimento dos próprios profissionais”, critica a associação.
Os doentes, quando acedem aos serviços de cuidados paliativos, mesmo tendo manifestado antecipadamente algum desejo de acabar com a sua vida, acabam por renegar esse desejo e continuar a viver com as limitações que têm.
“A questão fulcral de todo o processo é que os doentes percebem que estão numa fase final da vida, mantida artificialmente através de tentativas de recuperação, e ficam saturados”.
Quando percebem que estão a caminhar para o final da vida, ”gostariam de o passar de uma forma mais descansada, junto dos seus - embora com os seus problemas, devidamente controlados”, considera Manuel Capelas.
Há doentes terminais com 15 dias de vida a quem não é dada a possibilidade de receber cuidados paliativos e terminar os seus dias de outra forma que não a do prolongamento dessa mesma vida através da medicina, com todo o sofrimento que isso pode implicar.
Falta promover o debate público
A APCP lembra relatórios de há três anos, da Entidade Reguladora da Saúde e do Observatório dos Sistemas de Saúde, para dizer que não entende a posição assumida por altos quadros do sector da saúde, que assinaram o manifesto “Morrer com Dignidade”, divulgado há uma semana pelo semanário “Expresso”.
O documento em causa indicava que 90% dos doentes que necessitavam de cuidados paliativos não tinham acesso a estes cuidados e mais de 50% morriam à espera deles e que era importante alterar essa situação. “Nunca se ouviu uma tomada de posição pública do Director Geral de Saúde ou da Bastonária da Ordem dos Enfermeiros - a que pertenço - que dissesse que era importante resolver o problema destes doentes”, critica.
As críticas de Manuel Capelas vão também para a classe política. “Falta promover o debate público numa matéria onde parece existir uma alegada pressa em legislar.”
“Não vi em nenhum programa eleitoral de nenhum partido a discussão deste problema. Apesar de a Assembleia da República ser mandatada pelos cidadãos, não me parece que seja correto que seja ela a decidir isto, quando não pôs previamente esta questão a nenhum cidadão.”
O que a Associação Portuguesa de Cuidados Paliativos defende é um debate claro, com zelo e rigor, que elucide as pessoas, mesmo que nunca a questão venha a ser objecto de um referendo.
APCP critica autoridades de saúde pelo silêncio relativo à falta de acesso a estes cuidados e lembra que a questão não apareceu em “nenhum programa eleitoral de nenhum partido”.
A Associação Portuguesa de Cuidados Paliativos (APCP) manifesta repúdio ao manifesto pela despenalização da morte assistida e defende, em contrapartida, a prestação de cuidados paliativos, lembrando que são mais de 80 mil doentes que não conseguem aceder a este tipo de apoio clínico.
A Lei de Bases dos Cuidados Paliativos, de 2012, previa o apoio a estes doentes, mas ainda não foi aplicada na prática.
“Só cerca de sete a oito mil doentes são cuidados nas equipas de cuidados paliativos e há zonas do país onde estes doentes não têm acesso. Não havendo acesso, é natural que o doente - mais do que pedir que o matem - pede que o deixem morrer”, aponta Manuel Capelas, presidente da APCP.
Outra questão diz respeito ao papel dos profissionais que estão a acompanhar estes doentes, pois se lhes indicarem, em tempo útil, o caminho dos cuidados paliativos como a melhor resposta para a sua situação. Sabe-se que a grande maioria dos doentes “não está referenciada, porque se nota uma prática de obstinação e futilidade terapêutica por desconhecimento dos próprios profissionais”, critica a associação.
Os doentes, quando acedem aos serviços de cuidados paliativos, mesmo tendo manifestado antecipadamente algum desejo de acabar com a sua vida, acabam por renegar esse desejo e continuar a viver com as limitações que têm.
“A questão fulcral de todo o processo é que os doentes percebem que estão numa fase final da vida, mantida artificialmente através de tentativas de recuperação, e ficam saturados”.
Quando percebem que estão a caminhar para o final da vida, ”gostariam de o passar de uma forma mais descansada, junto dos seus - embora com os seus problemas, devidamente controlados”, considera Manuel Capelas.
Há doentes terminais com 15 dias de vida a quem não é dada a possibilidade de receber cuidados paliativos e terminar os seus dias de outra forma que não a do prolongamento dessa mesma vida através da medicina, com todo o sofrimento que isso pode implicar.
Falta promover o debate público
A APCP lembra relatórios de há três anos, da Entidade Reguladora da Saúde e do Observatório dos Sistemas de Saúde, para dizer que não entende a posição assumida por altos quadros do sector da saúde, que assinaram o manifesto “Morrer com Dignidade”, divulgado há uma semana pelo semanário “Expresso”.
O documento em causa indicava que 90% dos doentes que necessitavam de cuidados paliativos não tinham acesso a estes cuidados e mais de 50% morriam à espera deles e que era importante alterar essa situação. “Nunca se ouviu uma tomada de posição pública do Director Geral de Saúde ou da Bastonária da Ordem dos Enfermeiros - a que pertenço - que dissesse que era importante resolver o problema destes doentes”, critica.
As críticas de Manuel Capelas vão também para a classe política. “Falta promover o debate público numa matéria onde parece existir uma alegada pressa em legislar.”
“Não vi em nenhum programa eleitoral de nenhum partido a discussão deste problema. Apesar de a Assembleia da República ser mandatada pelos cidadãos, não me parece que seja correto que seja ela a decidir isto, quando não pôs previamente esta questão a nenhum cidadão.”
O que a Associação Portuguesa de Cuidados Paliativos defende é um debate claro, com zelo e rigor, que elucide as pessoas, mesmo que nunca a questão venha a ser objecto de um referendo.
18.1.16
Saúde. Só um em cada 10 portugueses acede a cuidados continuados e paliativos
in RR
Portugal é o país da Europa com maior taxa de cuidadores informais e com uma das mais baixas taxas de cobertura.
Mais de 90% da população portuguesa tem baixo acesso às unidades de internamento da rede nacional de cuidados continuados integrados e as situações mais graves estão no Norte e na grande Lisboa, revela esta segunda-feira um estudo da entidade reguladora.
O número de camas para satisfazer as deveria ser 14.640, mas nem metade desta meta foi atingida, sendo o caso dos cuidados de convalescença o mais gritante, com 95% dos portugueses a apresentarem dificuldade de acesso.
O estudo "Acesso, qualidade e concorrência nos Cuidados Continuados e Paliativos", da Entidade Reguladora da Saúde (ERS), identificou "um acesso baixo", de 93% da população, a todas as unidades de internamento da Rede Nacional de Cuidados Continuados Integrados (RNCCI), o que significa que o "número de camas é insuficiente face às metas estabelecidas".
Nestas unidades de internamento da rede, são consideradas desde as Unidades de Cuidados Paliativos (UCP), de baixo acesso para 81% dos portugueses, até às Unidades de Convalescença (UC), praticamente inacessíveis a 95%, passando ainda pelas unidades de média duração e reabilitação (UMDR) e de longa duração e manutenção (ULDM).
Ainda assim, a ERS destaca que, em 2015, se verificou um aumento de 19% no número de unidades de internamento, face a 2013.
Portugal com maior taxa de cuidadores informais na Europa
Portugal é o país da Europa com maior taxa de cuidadores informais a prestar cuidados continuados e paliativos e com uma das mais baixas taxas de cobertura de cuidados prestados por profissionais.
Os cuidadores informais são pessoas sem preparação nem qualificação para desempenhar essas funções, geralmente alguém que reside com o doente em situação de dependência, normalmente um familiar ou uma pessoa amiga.
Uma das principais razões apontadas no estudo é a falta de cuidadores formais, o que configura uma limitação no acesso a cuidados continuados de qualidade.
A ERS conclui que Portugal tem a maior taxa de cuidados domiciliários informais da Europa, a menor taxa de prestação de cuidados não domiciliários e uma das menores taxas de cobertura de cuidados profissionais.
O estudo indica ainda que a despesa pública relativa aos cuidados continuados está abaixo da média europeia, embora tenham vindo a crescer.
Portugal é o país da Europa com maior taxa de cuidadores informais e com uma das mais baixas taxas de cobertura.
Mais de 90% da população portuguesa tem baixo acesso às unidades de internamento da rede nacional de cuidados continuados integrados e as situações mais graves estão no Norte e na grande Lisboa, revela esta segunda-feira um estudo da entidade reguladora.
O número de camas para satisfazer as deveria ser 14.640, mas nem metade desta meta foi atingida, sendo o caso dos cuidados de convalescença o mais gritante, com 95% dos portugueses a apresentarem dificuldade de acesso.
O estudo "Acesso, qualidade e concorrência nos Cuidados Continuados e Paliativos", da Entidade Reguladora da Saúde (ERS), identificou "um acesso baixo", de 93% da população, a todas as unidades de internamento da Rede Nacional de Cuidados Continuados Integrados (RNCCI), o que significa que o "número de camas é insuficiente face às metas estabelecidas".
Nestas unidades de internamento da rede, são consideradas desde as Unidades de Cuidados Paliativos (UCP), de baixo acesso para 81% dos portugueses, até às Unidades de Convalescença (UC), praticamente inacessíveis a 95%, passando ainda pelas unidades de média duração e reabilitação (UMDR) e de longa duração e manutenção (ULDM).
Ainda assim, a ERS destaca que, em 2015, se verificou um aumento de 19% no número de unidades de internamento, face a 2013.
Portugal com maior taxa de cuidadores informais na Europa
Portugal é o país da Europa com maior taxa de cuidadores informais a prestar cuidados continuados e paliativos e com uma das mais baixas taxas de cobertura de cuidados prestados por profissionais.
Os cuidadores informais são pessoas sem preparação nem qualificação para desempenhar essas funções, geralmente alguém que reside com o doente em situação de dependência, normalmente um familiar ou uma pessoa amiga.
Uma das principais razões apontadas no estudo é a falta de cuidadores formais, o que configura uma limitação no acesso a cuidados continuados de qualidade.
A ERS conclui que Portugal tem a maior taxa de cuidados domiciliários informais da Europa, a menor taxa de prestação de cuidados não domiciliários e uma das menores taxas de cobertura de cuidados profissionais.
O estudo indica ainda que a despesa pública relativa aos cuidados continuados está abaixo da média europeia, embora tenham vindo a crescer.
Subscrever:
Comentários (Atom)